過活動膀胱(OAB)とは!?
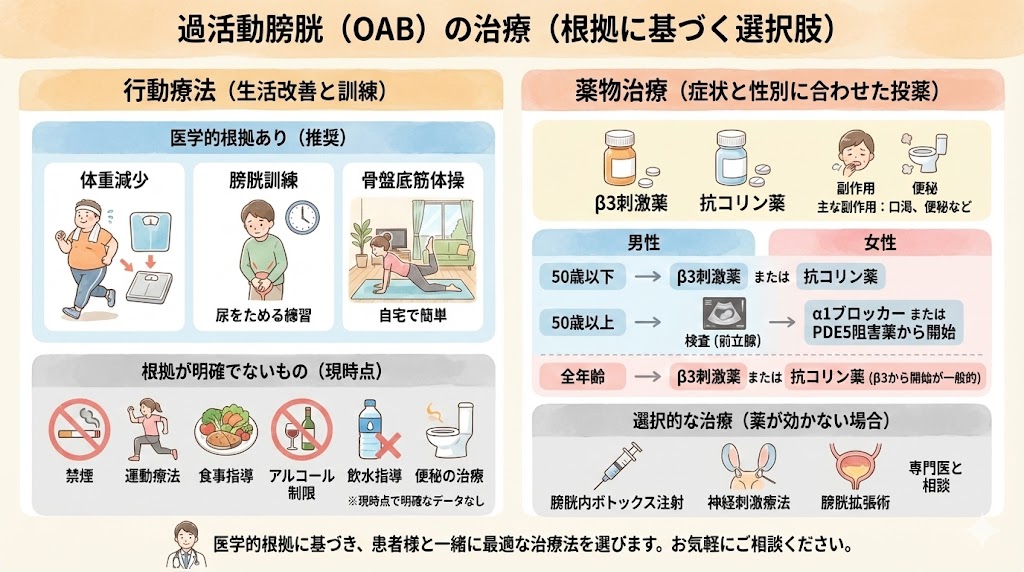
過活動膀胱(OAB)は、急な尿意と頻尿、時には尿失禁といった症状が特徴的な状態です。一般的には膀胱関連の感染症や結石、癌などの明確な原因が無い場合にこの診断がされます。
多くの人が誤解している点は、過活動膀胱は高齢者だけの問題ではないということです。国内の研究によれば、40歳以上の人口の15~20%がこの症状を有しており、特に男性に多い傾向があります。リスク因子としては、男性では前立腺肥大、女性では肥満やうつ症状があります。
この症状は生活の質(QOL)に大きな影響を及ぼし、未治療のままではさらに症状が悪化する可能性があります。特に、過活動膀胱が低活動膀胱に移行するケースも報告されています。
多くの方が、過活動膀胱の症状に悩みながらも治療を受けていない現状があります。内科や消化器科での診察を受ける際に、尿意や頻尿の悩みを同時に相談される方も多くいらっしゃいます。
このような症状に悩む方は、早期の専門医による診断と治療が非常に重要です。特に泌尿器科の診察がおすすめです。過活動膀胱は治療可能な状態であり、早期治療でQOLを向上させることが可能です。
泌尿器科の専門家として、過活動膀胱に悩む方々の早期治療とQOLの向上を目指しています。
過活動膀胱の検査
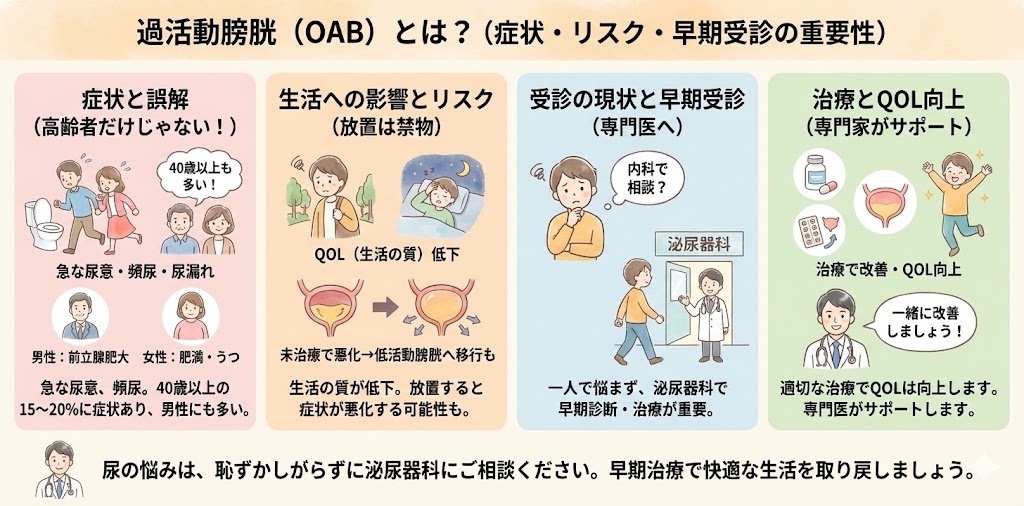
過活動膀胱(OAB:Overactive Bladder)の診断に関わる検査は非常に重要であり、患者様に安易に薬だけを処方することは、他の深刻な疾患を見逃すリスクがあるため危険です。具体的には以下の検査が一般的に推奨されます
尿検査
尿沈渣、尿培養、尿細胞診などがあり、感染や炎症、癌細胞の有無を確認します。
腹部超音波検査
腎臓、膀胱、前立腺、尿管などの観察を行い、結石や腫瘍、奇形の有無を確認します。
採血検査
糖尿病や脂質異常症などの全身状態の確認と、薬物療法の選定基準となる値を測定します。
排尿日誌
24時間にわたる排尿の時刻と量を記録し、排尿パターンを詳細に分析します。
膀胱鏡検査
特に他の検査で明確な診断が出ない場合や疑わしい場合に行い、膀胱内部を直接観察します。
これらの検査は過活動膀胱以外の疾患(膀胱癌、尿管結石、膀胱炎など)を確実に除外し、正確な診断と適切な治療計画を立てるために必要です。これにより、適切な治療方針が選ばれ、患者様のQOL(Quality of Life)が向上します。
過活動膀胱の原因
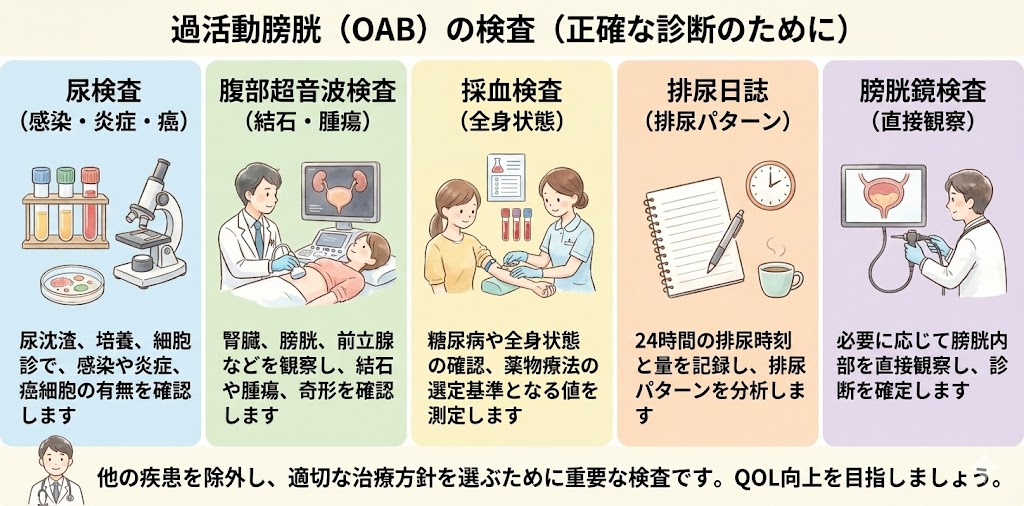
過活動膀胱には、主に神経の病気(例:脳梗塞、脊髄損傷、パーキンソン病)によるものと、特に明確な原因がないものがあります。後者が多く、この記事ではそのような過活動膀胱の原因について、男女別に説明します。
男性の過活動膀胱の原因
男性においては、前立腺肥大症と加齢が主な原因です。前立腺肥大により膀胱に負担がかかることで、膀胱の筋肉が衰える可能性があります。また、加齢や生活習慣病によって膀胱の血流が低下し、膀胱の機能が衰えることもあります。
女性の過活動膀胱の原因
女性では、女性ホルモンの低下と加齢が主要な原因です。特に女性ホルモンであるエストロゲンが、蓄尿機能に影響を与えるとされています。男性と同様に、加齢や生活習慣病も膀胱の血流を低下させ、膀胱の機能が衰える場合があります。
過活動膀胱の治療
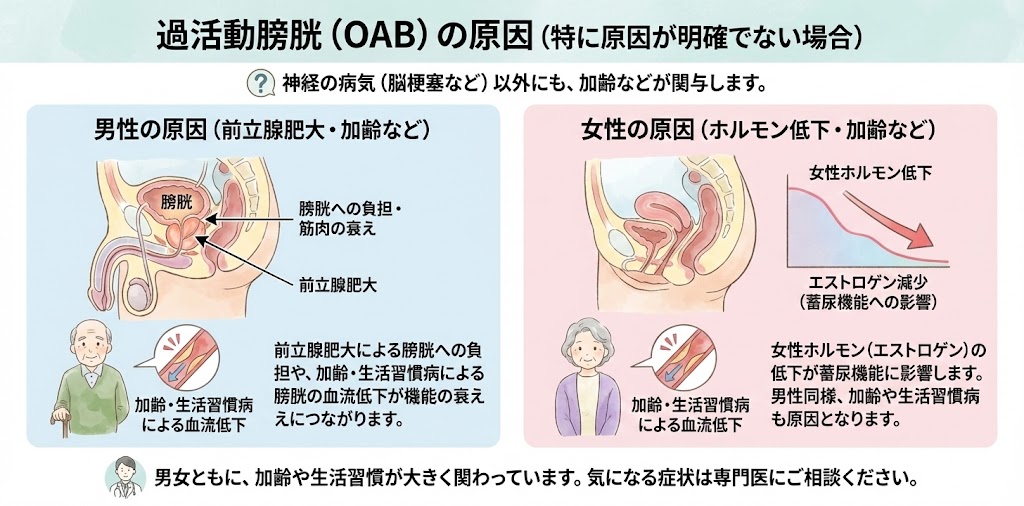
過活動膀胱の治療には、医学的に根拠のあるもの(日本泌尿器科学会ガイドラインで推奨されているもの、保険適応となっているもの)と、根拠のないものが存在します。インターネット上では多くの情報が流通しており、当院でもいくつかの治療を採用しています。以下にそれらの情報をまとめましたので、参考にしていただければと思います。
行動療法
行動療法は、薬物治療とは異なり、生活指導や体操などを用いて過活動膀胱の症状を改善する目的の治療です。医学的に根拠があるものには積極的に取り組んでいます。
医学的に根拠のある行動療法
体重減少
肥満の方が減量することで過活動膀胱の症状が改善する可能性があります。
膀胱訓練
尿を我慢させることで蓄尿症状を改善します。膀胱に負荷をかけ、容量を増やす訓練です。
骨盤底筋体操
副作用がなく、自宅で簡単に実施できます。過活動膀胱の症状改善に有用とされています。
医学的に根拠が示されていない行動療法
禁煙、運動療法、食事指導、アルコール制限、飲水指導、便秘の治療などは、現時点で過活動膀胱を改善する明確なデータはありません。今後、有効性が報告される可能性も考えられます。
薬物治療
過活動膀胱の基本的な治療は薬物療法です。男性と女性で治療のアプローチが異なるため、それぞれの治療法を以下に記します。
50歳以下の男性の薬物療法
前立腺肥大を伴わないことが多いため、前立腺肥大症に対する薬は通常不要です。第一選択薬はβ3刺激薬(ミラベグロン、ビベグロン)か抗コリン薬(コハク酸ソリフェナシン、イミダフェナシン、フェソテロジンフマル酸塩など)です。
50歳以上の男性の薬物療法
前立腺肥大を伴う可能性が高いため、腹部超音波検査で確認後、α1ブロッカー(タムスロシン、シロドシン、ナフトピジル等)から治療を始めます。また、最近ではPDE5阻害薬(タダラフィル)も第一選択薬となる場合があります。
女性の薬物療法
基本的にはβ3作動薬か抗コリン薬を使用します。50歳以下の男性と同様に、β3刺激薬から始めるのが一般的です。
薬物療法の副作用
抗コリン薬には口渇、便秘、見えづらさなどの副作用があります。β3作動薬は比較的副作用が少なく、長期間の服用も安全です。
選択的な治療
過活動膀胱の症状が薬物治療で改善しない場合、他の治療法も検討されます。具体的には、膀胱内ボトックス注射、神経刺激療法、膀胱拡張術などがあります。膀胱のボトックス治療については膀胱ボトックス治療のページをご覧ください。
医学的根拠があるものとないもの、それぞれの選択肢を患者様と共に考え、最も適した治療法を選択することが重要です。以上が当院での過活動膀胱の治療に関する基本的な考え方です。