このような症状でお悩みではありませんか?
- 尿が出にくい、出ない
- 尿が残っている感じがする
- 尿に勢いが無い
- 尿が漏れる(尿失禁)
- 尿に血が混じる
- 腰や背中が痛む
- おしっこが近い
- 腎臓の辺りが痛む
- 夜間、何度もおしっこに起きる など
前立腺肥大症(おしっこが近い、おしっこが出にくい)
前立腺肥大症と聞くと、尿が出にくくなる、尿の回数が増える、おじさんの病気などのことを想像するかもしれません。今回は、男性特有の病気である前立腺肥大症について、できるだけ分かりやすく説明しようと思います。
前立腺肥大症とは?
前立腺肥大症は、主に中高年の男性に多く見られる症状です。前立腺は男性の生殖器の一部で、尿道を取り囲むように存在し、精液の成分を作る役割があります。加齢とともに前立腺が大きくなることが一般的で、これによって尿道が圧迫されることがあります。
この圧迫によって、尿が出にくくなったり、尿の回数が増えたり、夜中にトイレに何度も起きることがあるのです。これらの症状は、日常生活に支障をきたすことがあります。
前立腺肥大症の治療法には、薬物療法や手術療法があります。薬物療法は、前立腺の大きさを縮小させることで症状を改善させるものです。一方、手術療法は、前立腺の一部を切除することで尿道の圧迫を解消し、症状を緩和させるものです。
男性の健康に関心を持ち、定期的に医療機関で検査を受けることが、前立腺肥大症の早期発見や予防に役立ちます。
そもそも前立腺とは?
前立腺は前立腺液を生成するという役割を持ちますが、加齢とともに前立腺肥大症や前立腺癌を引き起こす可能性があるため、基本的には体に悪影響を及ぼす可能性のある厄介な臓器であると考えられます。
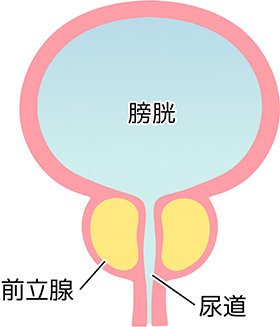
前立腺の肥大する場所は?
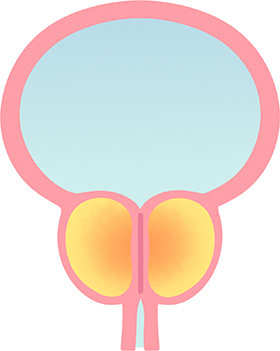
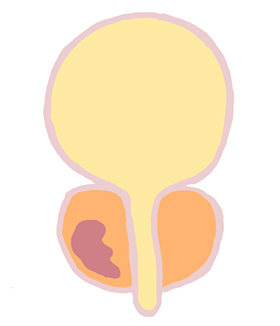
前立腺がんとの違いは?
前立腺肥大症の症状について
尿の勢いが弱い
前述の通り、前立腺肥大が原因で尿道が圧迫されると、尿の勢いが弱まり、尿が出にくくなります。これは前立腺肥大症の比較的初期の症状です。最近、尿が出にくくなってきたと感じる場合、前立腺肥大症の初期症状の可能性があります。
何回もトイレに行く(頻尿)
さらに、前立腺肥大がある場合、前立腺が膀胱を物理的に圧迫し刺激することで、頻尿になることもあります。これら2つの要因が重なって、頻尿が起こります。頻尿は前立腺肥大症の初期症状ではなく、尿の勢いが弱まった後に現れる症状です。

尿が全く出なくなる(尿閉)
尿閉は末期の症状で、最初に尿の出が悪くなり、頻尿になり、そのまま放置すると尿閉になることがあります。ですから、尿閉になる前に、尿の出が悪い、頻尿などの症状に気付いたら、泌尿器科を受診することが重要です。

尿閉になると、膀胱の筋肉が疲弊してしまいます。膀胱の筋肉は一度ダメージを受けると回復が難しく、手術や薬による治療でも元に戻らない可能性が高まります。尿閉になった際には、通常300ml程度しか溜まらない膀胱がパンパンに膨らみ、1000ml以上の尿が蓄積することも珍しくありません。
尿閉の患者は下腹部が膨らみ、非常に苦しい状態が続きます。その場合、カテーテル(尿道に挿入する管)を使って尿を抜かなければなりません。その後、内服治療の効果が現れるか、手術が行われるまで、カテーテルを継続して使用することになります。
尿閉は、もともと尿の出が悪い方で、アルコールや風邪薬の摂取がきっかけとなって発生することが多いです。アルコールや風邪薬の成分が尿道を締める作用があるため、尿閉を引き起こす可能性があります。
前立腺肥大症の検査とは?
尿検査

超音波検査
血液検査

尿流量動態検査

前立腺肥大症の治療とは?
内服治療
ただし、前立腺肥大症があるからといって、必ず薬を服用しなければならないわけではありません。尿の勢いが悪かったり、頻尿などの排尿障害・蓄尿障害がある場合、患者の生活の質が低下するため、内服治療が推奨されます。また、将来的な尿のトラブルを防ぐための予防措置でもあります。
50歳以上のほとんどの男性が前立腺肥大症を持っていますが、すべての人が薬を飲まなければならないわけではありません。毎日薬を飲むことで生活の質が低下する方もいるため、前立腺肥大症による症状の程度を考慮し、医師が治療方針を決定します。個人で判断するのは難しいので、前立腺肥大症に伴う症状がある場合は、早めに泌尿器科の専門医に相談しましょう。

手術療法

内視鏡治療
最も一般的な治療法は内視鏡治療です。内視鏡治療では、尿道からカメラを挿入し、前立腺を切除するか、レーザーで蒸発させる方法があります。内視鏡治療の特徴は、全身麻酔または腰椎麻酔を用いて行うため、皮膚を切らないので体へのダメージが非常に小さいです。最近の手術方法の進歩により、身体へのダメージが少なく、1~2泊の入院で退院できることもあります。
また、麻酔の種類によっては、日帰り手術が可能な施設もあります。前立腺肥大症に対する内視鏡手術の合併症としては、尿漏れがあります。これは手術者の技術力に依存するため、技術が未熟な手術者の場合、尿漏れの合併症が発生する可能性が高くなります。
開腹手術
この手術では、下腹部を約5センチ切開し、膀胱を通して直接前立腺を切除します。手術技術が難しく、出血量が多いことが特徴です。この方法は昔の治療法であり、最近ではあまり行われていない施設もありますが、前立腺が非常に大きい場合にはこの治療が適しています。なぜなら、前立腺肥大が非常に大きい場合、内視鏡手術では手術時間が長くなり、患者への負担が大きくなるためです。開腹手術では、前立腺が大きくても手術時間にほとんど差はありません。
前立腺肥大症の治療費用
初診の診療費用は、薬代を除いておおよそ以下のようになります(3割負担の場合)。
| 尿検査のみ | 約2,000円 |
| エコー検査のみ | 約2,500円 |
| 採血+尿検査 | 約3,500円 |
| 採血+尿検査+エコー検査 | 約5,000円 |
当院は泌尿器科専門医が在籍している保険診療を行っているクリニックで、プライバシー管理と感染予防対策を徹底しています。老若男女が気軽に受診できる環境を整えております。泌尿器科の疾患でお悩みの方は、ぜひお気軽にくぼたクリニック松戸五香までご相談ください。
前立腺がん
前立腺がんとは?
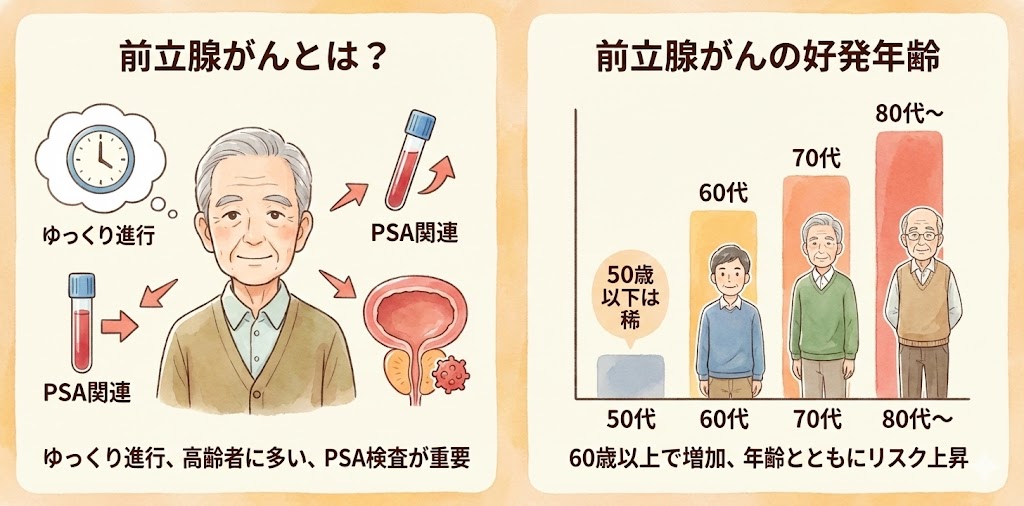
前立腺がんと聞いて、皆さんはどのようなことを想像するでしょうか?一般的には、ゆっくりと進行する癌であり、高齢の男性が罹りやすい癌であると考えられています。また、PSA(前立腺特異抗原)が関係していることも知られています。
事実、前立腺がんは近年増加しており、お亡くなりになる方も多くなってきています。このページでは、前立腺がんについて詳しく解説していきます。
前立腺がんの好発年齢(どのような人がかかりやすいのか)
前立腺がんは、50歳以上になると発症する患者が現れてきます。特に60歳以上の方が主に前立腺がんにかかっています。年齢を増やすほど、前立腺がんの割合は増えます。50歳以下で前立腺がんがある患者はほとんどみられません。
解剖をした時には、3人に1人が前立腺がんがあったというデータもあります。しかしながら、この方々は前立腺がんだと診断されずに亡くなっています。従って、前立腺がんは患っても、癌であることに気付かない可能性が高い癌であるということです。80歳以上の半数は前立腺がんになっているのではないかとも言われています。
なぜ前立腺がんが増えている?
高齢化
日本の高齢化が進むにつれて、前立腺がんをはじめとするがんのリスクが増加しています。前立腺がんは、年齢が上がるほど発症リスクが高まることが知られています。
食生活の欧米化
日本の食生活が欧米化することで、動物性脂肪の摂取量が増加しています。動物性脂肪の多い食事は、前立腺がんのリスクを高めるとされています。
スクリーニングの普及
前立腺がんの検診が普及してきているため、早期発見が増えることで患者数が増加している可能性があります。
生活習慣の変化
肥満や運動不足、喫煙などの生活習慣が、前立腺がんのリスクを高めるとされています。近年の生活習慣の変化も、前立腺がんの増加に影響していると考えられます。

前立腺がんの症状は?
基本的に前立腺がんの初期段階では無症状です。前立腺肥大症の場合、尿道を構成する内腺が肥大し、排尿痛や頻尿などの排尿障害・蓄尿障害が現れます。
しかし、前立腺がんは外腺から発生し、尿道にはほとんど影響を与えません。外腺は尿道に接していないため、がんができても血尿は出にくいです。血尿や排尿障害が現れる場合、前立腺がんがかなり進行していることを意味します。
前立腺がんが進行すると、膀胱に浸潤して血尿、排尿時の痛み、頻尿、尿の勢いが弱くなるなどの症状が出ます。また、前立腺がんは腰の骨に転移しやすく、腰痛として現れることがあります。
要するに、前立腺がんは初期(早期)では無症状で、病気が進行すると症状が現れます。ですから、病気が進行する前に早期発見が重要です。
前立腺がんの検査とは?
PSA採血
最も重要な検査はPSA検査です。PSA検査については、PSAのページで詳しく説明されていますが、PSAとは前立腺特異抗原という前立腺に特有な物質です。癌細胞は正常な細胞を破壊し、血液中に漏れ出します。そのため、PSAの値が高くなることがあります。血液中のPSA濃度が4ng/ml以上の場合、前立腺がんの疑いがあります。
PSA検査は、基本的に健康診断のオプションで行われる検査です。健康診断で必須ではないため、50歳以上の方は検査を受けることをお勧めします。また、親族に前立腺がんの方がいる場合は、40歳以上から検査を受けることが望ましいとされています。
要するに、前立腺がんは初期(早期)では無症状で、病気が進行すると症状が現れます。ですから、病気が進行する前に早期発見が重要です。
超音波検査
前立腺の大きさを確認することが重要です。前立腺が大きい場合、癌でなくてもPSAの値が高くなることがあります。エコー検査を用いて前立腺の大きさを調べ、PSAの値と比較します。また、エコー検査で前立腺の形状を確認し、癌の有無を判断することもあります。
尿検査
前立腺がんが進行している場合、尿に血が混じることがありますが、基本的に尿検査は前立腺がんの必須検査ではありません。初診時には、症状が前立腺がんによるものかどうかは分かりません。また、他の異常(感染など)があるかを調べるために、泌尿器科では尿検査を実施することが一般的です。
MRI検査
前立腺がんの進行状況を詳細に調べるための検査として、MRI(磁気共鳴画像法)が行われます。この検査では、がんが前立腺内にとどまっているか、外に広がっているか、両側に広がっているか、さらに精嚢にまで達しているかなどを具体的に確認できます。検査時間は約30分で、磁気を利用して画像を撮影します。
当院では、近隣の提携病院と協力して、当院でMRIの予約が可能です。これにより、患者様の手間が軽減されます。
前立腺針生検
もしMRIで前立腺がんが疑われる場合、針生検が行われます。この検査では、肛門に超音波プローブを挿入し、直腸の壁を介して前立腺に針を通します。超音波画像を見ながら、前立腺に12~16本の針を刺し、細胞を採取してがん細胞が含まれているか調べます。
もし採取された細胞にがん細胞が含まれていなければ、がんの疑いはなくなります。しかし、がん細胞が見つかった場合、顕微鏡を用いてその悪性度を確認します。
前立腺がんと診断された場合、ステージ(がんの進行度や段階、初期か進行状態か)を決定するために、CT画像、骨シンチ(前立腺がんの骨への転移の有無を調べる検査)、PSA数値、針生検での悪性度をもとに判断し、今後の治療方針を決定します。
前立腺がんの治療について
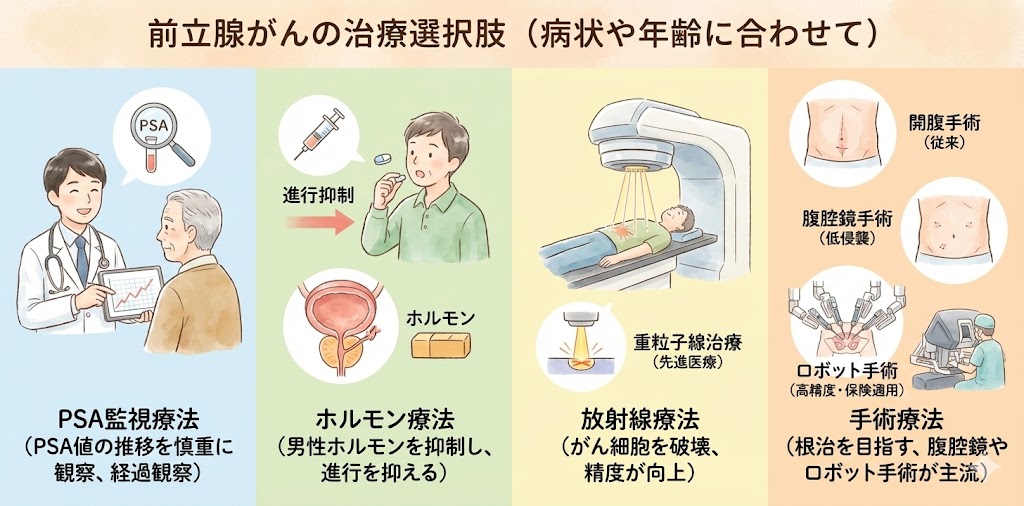
PSA監視療法
PSA監視療法は、前立腺がんに特徴的な治療法であり、他のがんには見られません。前立腺がんが長寿命のがんであるとされる理由の一つでもあります。このPSA監視療法では、実際に治療を行うのではなく、PSA値の監視が主な目的です。PSA値は、前立腺がんの進行状況を反映しているためです。
PSA値が変わらない場合、前立腺がんが増殖・進行していないと判断されます。3ヶ月ごとに採血でPSA値の上昇を確認し、上昇していなければ体に悪影響を及ぼすがんではないと判断され、積極的な治療は行われません。もしPSA値が上昇し続ける場合、針生検などを行い、治療へと移行します。
ホルモン療法(内分泌療法)
ホルモン治療は前立腺がんに特徴的な治療法です。前立腺がんは男性ホルモンに依存して成長するため、薬を用いて男性ホルモンを抑制することで、がんの進行を抑えることができます。がんの進行が抑えられると、PSA値も低下します。ホルモン投与後、PSA値を確認してがんの状態を把握します。
治療中にPSA値が上昇した場合、そのホルモン薬が効かなくなったと判断し、ホルモン薬を変更します。ホルモン治療は放射線治療や手術療法と併用されることがあります。また、手術が困難な80歳以上の高齢者には、ホルモン治療だけが用いられることもあります。
ホルモン治療は根治治療ではなく、前立腺がんを除去するのではなく、進行を抑制することを目的としています。ホルモン治療は、PSA値を大幅に低下させ、前立腺がんに対して非常に効果的です。
放射線療法
放射線治療は、前立腺に放射線を照射してがん細胞を破壊する治療法です。以前の放射線治療は、正常な細胞も破壊してしまい、勃起障害、膀胱直腸障害、皮膚障害などの副作用が起こることがありました。しかし、最近の放射線治療は精度が向上し、前立腺周囲の臓器に放射線をあてずに治療できるようになってきています。
また、費用が高額になりますが、先進医療の重粒子線治療は、正常な細胞へのダメージを最小限に抑えながら、がん細胞だけを攻撃することができます。重粒子線治療は効果が高く、副作用も少ないとされています。
手術療法
開腹手術
2010年頃まで、この手術が一般的でした。下腹部を10cmほど切開して行います。出血量が多く、傷が大きく、術後の回復に時間がかかる特徴があります。また、尿失禁の合併症が発生する割合が高いと言われています。出血量は多い人で3リットル前後になります。男性の骨盤が狭く、前立腺が骨盤の中にあるため、開腹手術では手術操作が難しく、出血によって視野が狭くなります。現在は腹腔鏡手術やロボット支援下手術が主流となっています。
腹腔鏡手術
開腹手術に比べて出血量が少なく、術後の回復も早く、尿失禁の合併症も少ないです。お腹の中に二酸化炭素を送り込み、その圧力で出血を抑えるため、出血量が100cc以下になります。この手術は医師の技術が必要で、習得に時間がかかります。
ロボット支援下手術
新しい保険適用の手術で、腹腔鏡手術と同様に出血量を抑え、術後の回復が早く、尿失禁などの合併症も少ないです。腹腔鏡手術に比べて医師が技術を比較的簡単に習得できます。特徴として、医師は別の場所で画像を見ながら手術を行います。私も前職千葉西総合病院で多数のロボット手術を経験しました。セカンドオピニオンも可能なのでお気軽にご相談ください。ビデオ画像さえ見られれば、将来的には海外でも遠隔操作が可能な手術です。
前立腺がんかもしれない(PSAが高い)と言われたらどうする?
泌尿器科を受診し、超音波や採血などの検査を行いましょう。泌尿器科専門医が在籍する病院やクリニックで適切なアドバイスを受けることが重要です。PSA値が高いと指摘されたり、泌尿器に関する気になることがある場合は、遠慮なく当院の泌尿器科医師にご相談ください。
診療費用について
当院では、保険診療を全て取り扱っています。初診の診療費用は、薬代を除いておおよそ以下の通りです(3割負担の場合)。
| 尿検査のみ | 約2,000円 |
| エコー検査のみ | 約2,500円 |
| 採血+尿検査 | 約3,500円 |
| 採血+尿検査+エコー検査 | 約5,000円 |
当院は泌尿器科専門医が在籍し、プライバシー管理と感染予防対策を徹底しているクリニックです。老若男女問わず、気軽に受診できる環境を提供しています。 泌尿器科の疾患でお悩みの方は、ぜひお気軽にくぼたクリニック松戸五香へご受診ください。
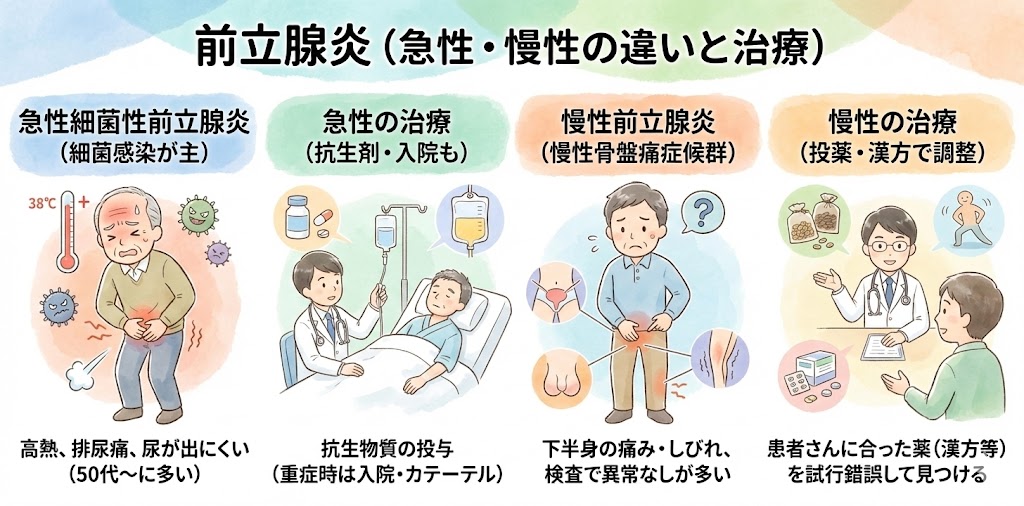
前立腺炎
前立腺炎とは??
前立腺炎とは、男性の前立腺という臓器が炎症を起こす病気のことです。
前立腺は、精液の主要な成分である前立腺液を分泌する役割を持つ臓器で、尿道の周囲に位置しています。前立腺炎は、細菌感染や非細菌性の炎症などが原因で引き起こされます。
前立腺炎の症状には、尿の出が悪くなる、頻尿や残尿感がある、排尿時に痛みを感じる、腰痛や下腹部の不快感などがあります。また、熱や寒気、全身倦怠感などの全身症状も出ることがあります。
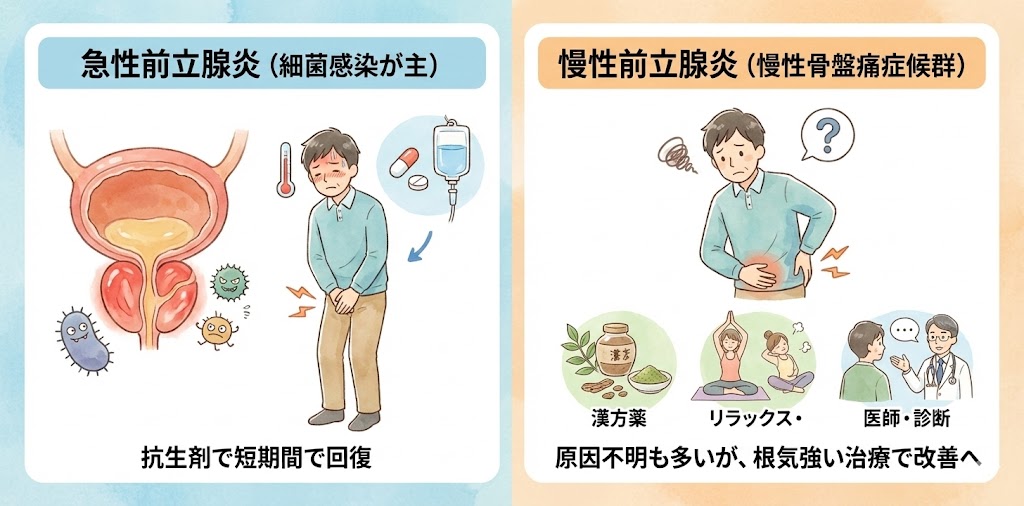
ここまで述べた前立腺炎は急性の前立腺炎です
急性細菌性前立腺炎は、細菌感染が原因で炎症を起こすため、適切な抗生剤の投与によって短時間で治療が可能です。一方で、慢性前立腺炎(慢性骨盤痛症候群)は治りにくく、クリニックでも悩んでいる方が多い病気です。しかし、適切な治療を行うことで完治することができます。
慢性前立腺炎は、細菌感染によって起こる場合もありますが、原因が不明の非細菌性炎症であることが多いため、治療が難しいとされています。
前立腺炎の検査は?
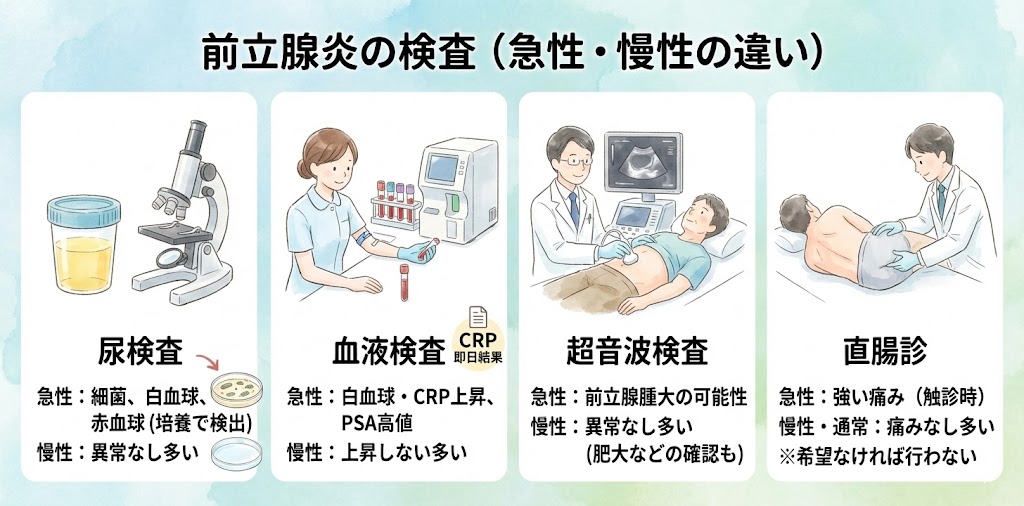
尿検査
急性細菌性前立腺炎では尿培養検査で細菌が出てきます。また白血球や赤血球なども尿の中に見られることがあります。慢性前立腺炎(慢性骨盤痛症候群)では尿検査で異常が見られないことが多いです。
血液検査
急性細菌性前立腺炎を疑う場合、炎症の値である白血球やCRPの値を採血して測定します。炎症は、身体内で起こっている火災のようなもので、その大きさを示す値が上がります。
急性細菌性前立腺炎では、これらの値が高くなる傾向がありますが、慢性前立腺炎(慢性骨盤痛症候群)では上昇しないことが多いです。また、急性細菌性前立腺炎では、前立腺癌マーカーであるPSAの値も非常に高くなります。当院では、CRP採血検査は即日で結果がわかる検査となっています。
超音波検査
超音波検査は、おしっこの通り道に大きな異常がないかや前立腺肥大などがないかを確認するために行われます。前立腺に炎症があるかどうかを超音波で見つけることは難しいですが、急性細菌性前立腺炎の場合は前立腺が腫大していることがわかることがあります。しかし、慢性前立腺炎(慢性骨盤痛症候群)の場合は、大きな異常を見つけることはまれです。
直腸診
前立腺を触るためには、肛門から指を入れる指診という検査があります。急性細菌性前立腺炎の場合、前立腺を触ることで強い痛みを感じることがあります。しかし、慢性前立腺炎(慢性骨盤痛症候群)や通常の場合では痛みを感じることはまれです。この検査は、患者が希望しなければ行う必要はありません。
前立腺炎には大きく分けて急性細菌性の前立腺炎と慢性前立腺炎に分けられます。次に急性の細菌性前立腺炎についてお話させていただきます
急性細菌性前立腺炎とは?
急性細菌性前立腺炎は、尿道を通じて前立腺に細菌が感染して引き起こされる病気です。この病気は、前立腺肥大症などによって尿の出が悪くなる方や排尿の問題がある方に多く見られます。
基本的には50代、60代以上の男性に多く発生します。尿の出が悪くなることによって、尿に感染するリスクが高くなり、その感染が前立腺に広がることが多いです。性行為によっても感染する可能性はありますが、非常に低いとされています。
急性細菌性前立腺炎の症状とは?
急性細菌性前立腺炎では、38度以上の高熱、排尿時の痛み、頻尿、残尿感が生じることがあります。全身に細菌が回ると倦怠感も起こることがあります。尿の出が困難になり、尿閉になる場合もあります。患者さんの状態が急変することもあり、救急車で運ばれてくることもあります。急性細菌性前立腺炎は深刻な場合は死に至る可能性もあるため、早めの受診が必要です。
急性細菌性前立腺の治療は?
急性細菌性前立腺炎の治療には、基本的には1-2週間の抗生物質の投与が必要です。ただし、炎症値が高い場合や全身状態が悪い場合には入院が必要となります。また、尿閉になっている場合は、一時的に尿道カテーテルを留置し、尿路を確保する場合があります。
慢性前立腺炎(骨盤疼痛症候群)とは?
慢性前立腺炎(慢性骨盤痛症候群)は、下腹部から下、足にかけて残る痛みやしびれ、臀部の痛みやしびれ、陰嚢の違和感や痛み、排尿時の違和感、残尿感などを総称して呼ばれる症状のことであり、 特定の病気や炎症を指すものではありません。
また、下半身全体に症状が出ている必要はなく、足の裏がしびれている、陰嚢がしびれている、痛い、かゆいなど一部の症状がある場合でも慢性前立腺炎(慢性骨盤痛症候群)と診断されることがあります。しかしながら、検査を行っても異常が見つからないため、クリニックを受診しても適切な治療が行われないケースが多いことも事実です。
慢性前立腺炎の症状とは?
慢性前立腺炎(慢性骨盤痛症候群)の症状は、腹部から下半身にかけての痛み、しびれ、陰茎や陰嚢の痛みや違和感、おしりのしびれや痛み、排尿時の違和感や残尿感、排尿時痛、頻尿、足の裏や腿裏のしびれや痛みなど、多岐にわたるものがあります。これらの症状が組み合わさった状態の人もいれば、単発の症状の人もいます。
慢性前立腺炎の治療とは?
慢性前立腺炎(慢性骨盤痛症候群)の治療には、基本的には投薬治療が行われます。当院では、患者さんの年齢や体の状態に応じて、前立腺肥大症の薬や漢方薬などを選択して治療を行います。
治療計画としては、検査で異常が見つからなかったことを確認してから、2-4週間程度薬を服用して効果を確認します。効果があれば継続し、症状が改善するまで様子を見ます。治療中に薬の効果が現れない場合は、薬を変更することもあります。このような試行錯誤を繰り返し、患者さんに合った薬を見つけるよう心がけています。
ただし、1回目の投薬で必ずしも効果が現れるわけではないため、患者さんの状態や年齢を考慮しながら、適切な治療を行っていきます。
前立腺炎の治療費は?
当院は、前立腺炎は全て保険診療を行っており、初診の診療費用は、薬代を除いて、尿検査のみでおよそ2000円前後、エコー検査のみでおよそ2500円前後、採血+尿検査でおよそ3500円前後、採血+尿検査+エコー検査でおよそ5000円前後となります(3割負担)。
当院は泌尿器科専門のクリニックとして、プライバシー管理と感染予防対策に特に力を入れており、老若男女問わず気軽に受診いただける環境を整えています。
泌尿器科疾患でお悩みの方は、是非お気軽にくぼたクリニック松戸五香までご受診ください。
尿管結石症
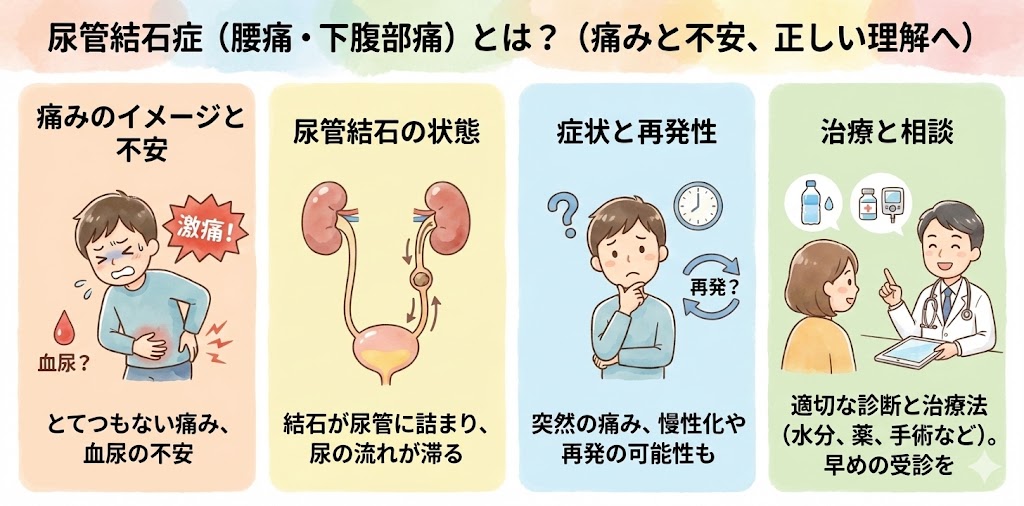
尿管結石とは?
尿管結石と聞いて、皆さんはどのようなイメージがありますか?おそらく、とてつもない 痛みがある、おしっこすると激痛が走る、血尿があるなど、痛みや尿に関するイメージが先行しているのではないでしょうか。痛みが強い症状のものであるため、もし自分がなってしまったら…と不安になってしまいますよね。
尿管結石とは、皆さんが思い浮かべるように、非常に痛みが強い症状の一つです。尿の出る際に激痛が走ることや、血尿が出ることなど、痛みや尿に関連するイメージが強いですね。もちろん、自分が罹患するのではと不安に感じることもあるでしょう。
尿管結石とは、どのような状態なのでしょうか?どのような痛みがあるのか、再発や慢性化の可能性はあるのか、また治療法にはどのようなものがあるのか、痛みがある方や疑わしい症状を持っている方、そして多くの皆さんが疑問に思っていることを、わかりやすく説明していきたいと思います。
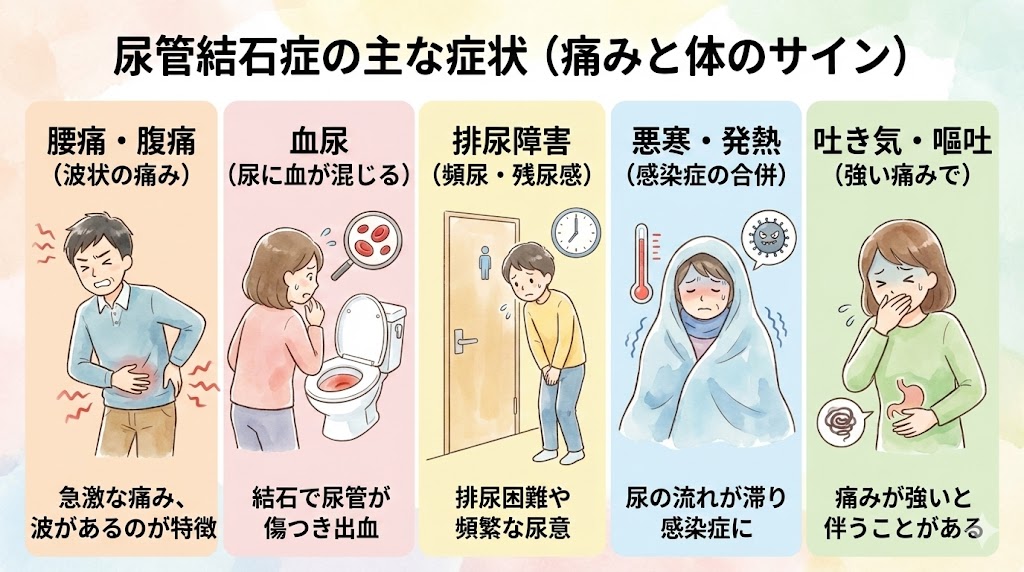
尿管結石症の症状とは?
尿管結石症の症状には、以下のようなものが挙げられます。
腰痛や腹痛
結石が尿管に詰まることで、急激な腰痛や腹痛が起こることがあります。痛みは波状に強くなったり弱まったりすることが特徴です。
血尿
結石が尿管の壁を傷つけることで、尿に血が混ざることがあります。血尿は目視できる場合もあれば、尿検査でしか分からない場合もあります。
排尿障害
結石が尿道に詰まると、排尿が困難になることがあります。また、頻繁に排尿を促す刺激を感じることがあるでしょう。
悪寒や発熱
結石が尿管を詰まらせることで、尿管感染症が起こることがあります。その結果、悪寒や発熱などの症状が現れることがあります。
吐き気や嘔吐
痛みが強い場合、吐き気や嘔吐を伴うことがあります。
尿管結石の痛みの原因は?
痛みの原因は、腎臓で生成された結石が尿管内に移動する際に尿管を傷つけることにあります。この傷つける痛みも一因ですが、結石によって上流からの尿が遮られ、下に流れなくなることも問題です。この状態で、尿がどんどん溜まり、尿管や腎臓が風船のように膨張していくことが起こります。その膨張が腎臓を圧迫し、痛みとして現れます。このような状態を水腎症と呼びます。
一般的に尿管結石と呼ばれているものは、実際には尿路結石のことを指します。このページでは、より一般的な表現である尿管結石という言葉を使用しています。尿路結石には、尿管結石、腎臓結石、膀胱結石の3種類が存在します。
つまり、尿路結石とは、尿の通り道のどこかにできる結石のことを指します。結石のできる場所は異なりますが、まず腎臓で結石ができ、それが腎臓結石となり、さらに落ちて尿管結石となり、最終的に膀胱の中まで落ちて膀胱結石となります。
膀胱結石については、腎臓から落ちてくるケース以外にも、尿の排出が悪い人や前立腺肥大、神経因性膀胱を持つ人の場合、結石が膀胱から発生することもあります。
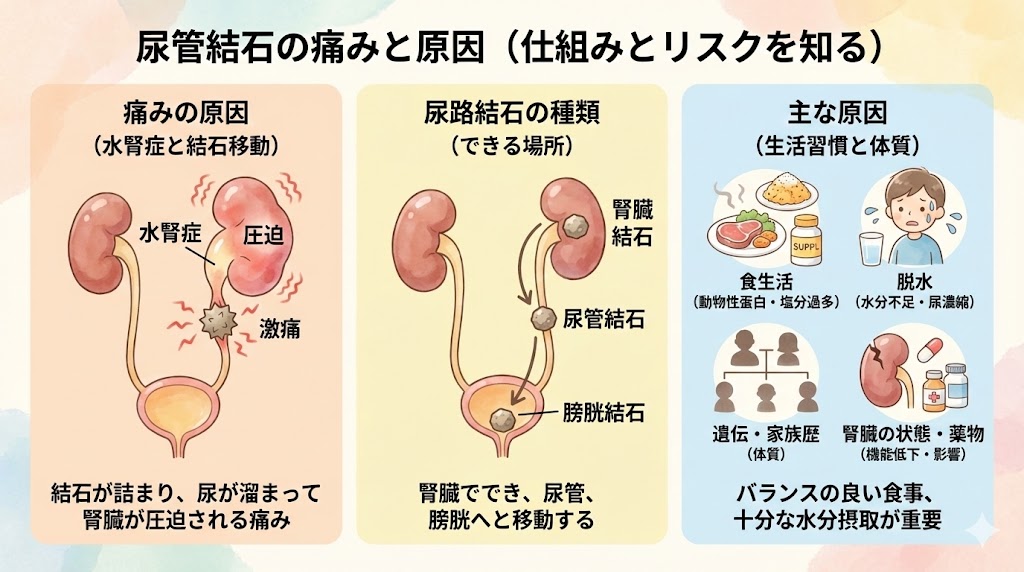
尿管結石の原因は?
尿管結石の原因には、いくつかの要素が関与しています。主な原因は以下の通りです。
食生活
食事から摂取するカルシウム、リンなどのミネラルが過剰になると、尿中にこれらの成分が溶け込み、結石ができやすくなります。特に、高カルシウムや高ナトリウムの食品、動物性タンパク質を過剰に摂取すると、結石のリスクが高まります。
脱水
水分摂取が不足して尿が濃縮されると、尿中のミネラル濃度が上昇し、結石ができやすくなります。特に、暑い環境や運動時の水分補給が不十分だと、リスクが高まります。
遺伝・家族歴
結石が家族に多い場合、遺伝的な要素が関与している可能性があります。また、特定の遺伝子変異や代謝異常が、結石の原因になることもあります。
腎臓の状態
腎臓の機能が低下したり、解剖学的な異常がある場合、結石ができやすくなります。
薬物
特定の薬物が尿中のミネラル濃度を変化させ、結石ができやすくなることがあります。例えば、サプリメントの過剰摂取や一部の利尿剤、抗がん剤などが関与することがあります。
これらの原因は、個人の体質や生活習慣によって異なります。結石のリスクを減らすためには、バランスの良い食事、十分な水分摂取、適度な運動が重要です。また、結石の繰り返しを防ぐためには、専門医の指導に従って生活習慣の改善や治療を行うことが大切です。
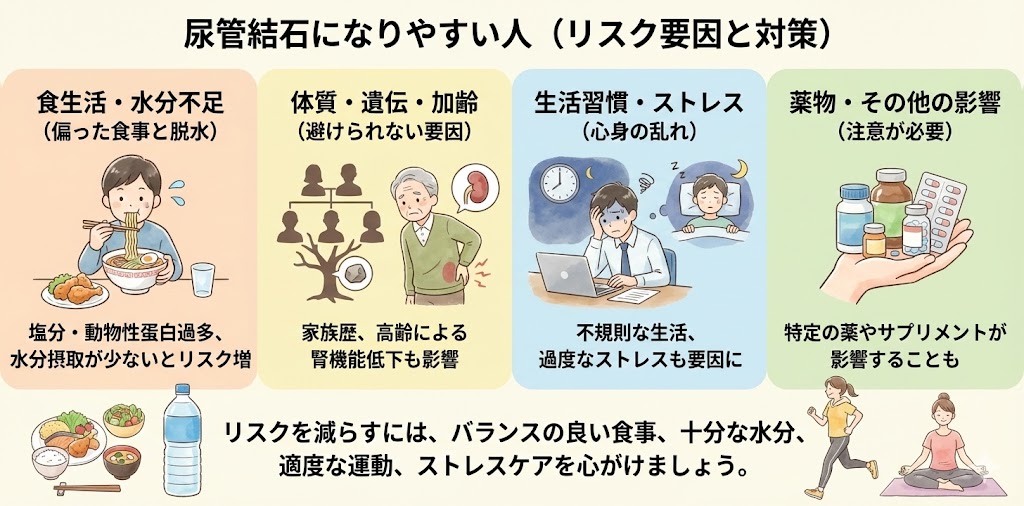
尿管結石になりやすい人は?
尿管結石になりやすい人には、以下のような特徴があります。
食生活
高カルシウム、高ナトリウム、高リンの食品を過剰に摂取している人は、結石ができやすくなります。また、動物性タンパク質の摂取量が多い人もリスクが高まります。
水分摂取が不十分な人
脱水状態になりやすい人や、一日の水分摂取量が不十分な人は、尿中のミネラル濃度が上昇し、結石ができやすくなります。
遺伝・家族歴
結石が家族に多い場合や、特定の遺伝子変異や代謝異常がある場合、結石のリスクが高まります。
腎臓の状態
腎臓の機能が低下している人や、解剖学的な異常がある人は、結石ができやすくなります。
薬物の影響
特定の薬物やサプリメントを摂取している人は、尿中のミネラル濃度が変化し、結石ができやすくなることがあります。
過度のストレスや不規則な生活
ストレスが高い状態や睡眠不足、不規則な生活を送っている人は、ホルモンバランスが乱れ、結石のリスクが高まることがあります。
高齢
高齢者は、腎臓機能の低下や尿路の筋力低下が起こりやすく、結石ができやすくなります。
これらの特徴を持つ人は、結石のリスクが高まる可能性があります。リスクを減らすためには、バランスの良い食事、十分な水分摂取、適度な運動、ストレスの軽減が重要です。また、結石の繰り返しを防ぐためには、専門医の指導に従って生活習慣の改善や治療を行うことが大切です。
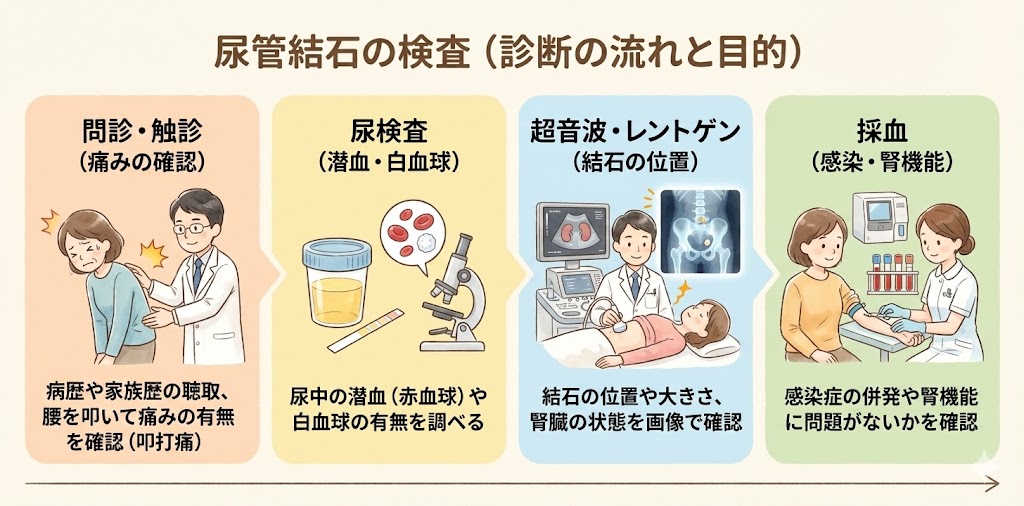
尿管結石の検査とは?
問診と触診
最初に、問診と触診が行われます。痛みの経過やこれまでの病歴、家族内で尿管結石になった人がいるかどうかなどの 問がされます。触診では、腰を軽く叩いて痛みを確認します。ただ触るだけでは痛みはないのですが、叩くことで結石がある側に痛みが走ることがあります。
尿検査
問診や触診の後、尿検査が行われます。尿路結石の場合、尿に潜血や白血球が多く見られることが一般的です。
超音波検査・レントゲン検査(KUB)
超音波検査と同時にレントゲン検査も行われます。レントゲン検査により、結石が尿管のどの位置にあるかを確認できます。ただし、結石が小さかったり、種類によっては映らないこともあります。
2回目以降の診察では、結石が移動しているかどうかを確認するために、主にレントゲン検査が行われます。超音波検査と同時に行うと費用が高くなることを考慮し、このような手順がとられています。
採血
尿管結石は、腎臓からの尿がふさがれることで感染症を併発する可能性があります。そのため、感染の有無を確認し、腎機能が正常に働いているかどうかも検査します。
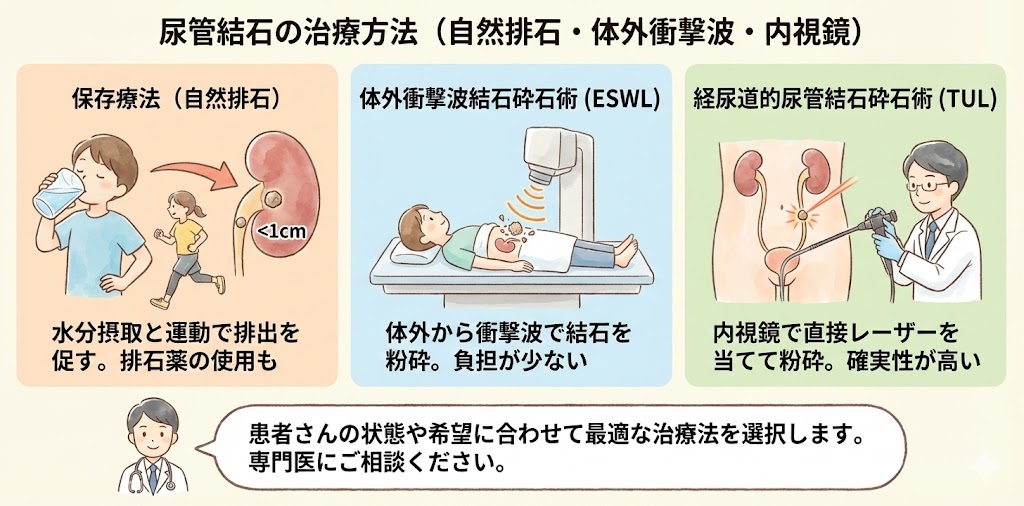
尿管結石の治療方法は?
保存療法
尿管結石の治療法では、まず8割が保存的治療によって行われます。5ミリ以下の結石であれば、ほとんどが自然に排石されます。5ミリ以上でも1センチ未満の場合、この方法で様子を見ることが一般的です。保存的治療では、たくさんの水分を摂取することが推奨されます。
水分摂取と適度な運動により、尿管の働きが活発化し、結石が排出されやすくなります。通常の生活を送ることが重要で、尿管結石があるからといってずっと痛みが続くわけではないため、安静になりすぎるのは良くありません。積極的に動くことで、尿管の働きを促し、排石を助けましょう。また、排石を促進する薬として、ウラジルガシエキス錠やα1ブロッカーなどが処方されることがあります。
1センチ以上の結石や、保存的治療で数ヶ月経過しても排石されない場合は、以下の治療法が検討されます。
体外衝撃波結石砕石術(ESWL)
体外衝撃波による治療は、結石を破壊し、細かく砕いて自然に排石させる方法です。基本的にレントゲンで映る結石にのみ適用され、1つの結石を対象としているため、複数の結石がある人には通常向いていません。
メリットは、体外から衝撃波を当てるだけで手術が不要なため、体への負担が少ないことです。無麻酔、座薬、または点滴麻酔で行われ、合併症が少なく、1泊程度の入院で済むことが多いです。
デメリットは、成功確率が70-80%程度であることです(後述するTULと比較すると成功率が低い)。潜在的な合併症として、腎出血や皮膚からの出血があります。また、結石が非常に固い場合は、衝撃波で砕くのが難しくなります。
そういった場合は、次に説明するTULの治療に移行します。窪田院長は、以前の千葉西総合病院で体外衝撃波治療を1000件以上行っており、セカンドオピニオンも含めていつでも相談に応じます。
経尿道的尿管結石砕石術(TUL)
内視鏡を直接尿道から膀胱に挿入し、尿管内の結石をカメラで確認します。その後、尿管結石に直接レーザーを当てて粉砕します。基本的には石を粉々にしてその場で取り除きますが、結石の状態によっては、自然に排石されるよう放置し、保存的治療に移行することもあります。
TULのメリットは、結石除去の成功確率が95%以上であり、硬い結石も確実に粉砕できることです。デメリットは、全身麻酔や腰椎麻酔が必要であり、入院期間も2-4日必要となることです。また、内視鏡を挿入する際に尿管が傷つき、治る過程で形が変わり、尿管狭窄が起こることがあります。ただし、最近ではカメラ技術の向上により、そのような事例は減少しています。
当院では、患者さんに最初からすべての治療方法を知っていただき、可能な限り希望に沿った治療法を選択してもらっています。ただし、当院ではESWLやTULは行っていません。TULが可能な病院は、松戸市周辺の千葉西総合病院、松戸市立総合医療センター、新松戸中央総合病院などです。これらは連携病院であり、また当院でも非常勤医師として勤務しているため、適切な病院への紹介が可能です。
尿管結石の予防方法は?
尿管結石の予防方法には以下のポイントがあります。
水分摂取
1日に十分な量の水分を摂取し、尿量を増やすことで結石が形成されにくくなります。目安としては、1日に2リットル程度の水分を摂ることが推奨されます。
塩分の制限
過剰な塩分摂取は、結石の原因となるカルシウムや尿酸の排泄量を増加させるため、摂取量を適度に抑えましょう。
カルシウムの適度な摂取
カルシウムを適切な量摂取することで、尿中の酸化カルシウムが減り、結石のリスクが低減されます。ただし、過剰摂取は逆効果になるため注意が必要です。
動物性タンパク質の適量摂取
過剰な動物性タンパク質摂取は、尿酸結石のリスクを高める可能性があります。バランスの良い食事を心がけ、適量の摂取を心掛けましょう。
継続的な運動
適度な運動を継続することで、尿管の働きが活発になり、結石が排出されやすくなります。
酸性・アルカリ性のバランス
食事によって体内の酸性・アルカリ性のバランスが崩れることが、結石の原因になることがあります。野菜や果物を多く含めたバランスの良い食事を摂ることが大切です。
これらの予防方法を日常生活に取り入れることで、尿管結石のリスクを低減できます。ただし、結石の原因は個人差がありますので、自分に合った予防方法を見つけることが重要です。
尿管結石だなと思ったら、、、
腰の痛みや違和感を感じた場合、自己判断せずすぐに近くの泌尿器科で診てもらいましょう。痛みが強い場合は、救急車を呼ぶことも遠慮せず、必ず医師の診察を受けてください。また、腎臓結石は健康診断で見つかることもあります。
尿管結石の痛みは予測が難しく、仕事中に急な痛みが襲ってくることもあります。
当院では、緊急の患者さんも随時受け付けています。
尿管結石の診療費用は?
当院は基本的に保険診療を行っています。
初診の診療費用は薬代を除き、おおよそ以下の通りです(3割負担の場合)。
| 尿検査のみ | 約2,000円 |
| エコー検査のみ | 約2,500円 |
| 採血+尿検査 | 約3,500円 |
| 採血+尿検査+エコー検査 | 約5,000円 |
当院は泌尿器科専門の保険診療クリニックであり、プライバシー管理と感染予防対策を徹底しています。老若男女が気軽に受診できる環境を整えております。
泌尿器科疾患でお悩みの方は、ぜひお気軽にくぼたクリニック松戸五香までご受診ください。
性病(性感染症)
性病(性感染症とは?)
性病とは、性行為を通じて感染する病気の総称です。英語では「Sexually Transmitted Infections(STIs)」または「Sexually Transmitted Diseases(STDs)」と呼ばれます。性病にはさまざまな種類があり、症状や治療方法も異なります。主な性病には、クラミジア、淋病、梅毒、ヘルペス、ヒトパピローマウイルス(HPV)、HIV/AIDS 等があります。
性病は、性行為の際に感染者と接触することで、ウイルスや細菌などの病原体が体内に侵入し感染します。感染経路は主に、膣性交、肛門性交、口性交などの性行為を通じて広がりますが、血液や母子間感染などの経路もあります。
性病の症状は、種類や感染個所によって異なりますが、かゆみ、発疹、排尿時の痛み、膿や出血などが一般的です。しかし、症状が現れない場合もあります。
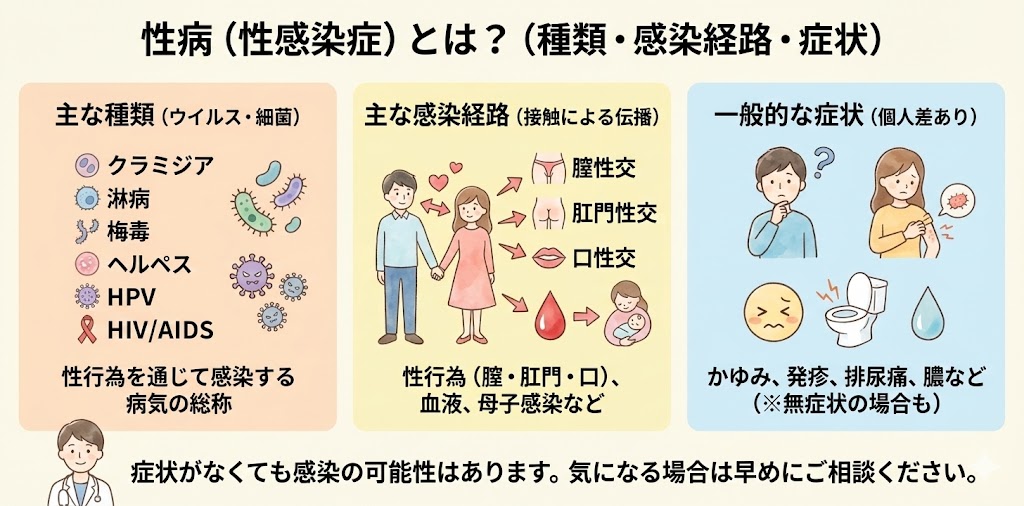
性病(性感染症)の種類は?
性病(性感染症)には様々な種類があります。以下にいくつかの代表的な性感染症を挙げます。
クラミジア感染症
クラミジア菌によって引き起こされる性感染症で、放置すると不妊症や尿道炎などの合併症を引き起こすことがあります。
淋病(ゴノリア)
淋菌によって引き起こされる性感染症で、放置すると不妊症や敗血症などの合併症を引き起こすことがあります。
梅毒
トレポネーマ・パリダム菌によって引き起こされる性感染症で、初期症状は潜伏期を経て進行すると神経系や心血管系に重大な影響を与えることがあります。
尖圭コンジローマ
尖圭コンジローマ(疣贅性尖圭コンジローマ、英: condyloma acuminatum)は、ヒトパピローマウイルス(HPV)によって引き起こされる性感染症(STD)の一種です。尖圭コンジローマは、性器や肛門周辺に小さな突起やイボ状の皮膚変化を引き起こすことが特徴です。これらのイボは、通常は無痛で、色は肌色から褐色まで変化します。
性器ヘルペス
ヘルペスウイルスによって引き起こされる性感染症で、症状としては痛みを伴う水疱が特徴的です。完治することはありませんが、寛解期と再発期を繰り返します。
トリコモナス感染症
トリコモナス原虫によって引き起こされる性感染症で、女性の場合は膣炎、男性の場合は尿道炎などの症状が現れることがあります。
マイコプラズマおよびウレアプラズマ尿道炎
マイコプラズマとウレアプラズマは、両方とも尿道炎の原因となる細菌です。マイコプラズマ尿道炎は、マイコプラズマ・ジェニタリウムという細菌が原因で、性行為によって感染します。
ウレアプラズマ尿道炎は、ウレアプラズマ・ウレアリチクムという細菌が原因で、同じく性行為によって感染します。両方の尿道炎は、症状としては尿道からの異常な分泌物や痛み、炎症などが見られます。
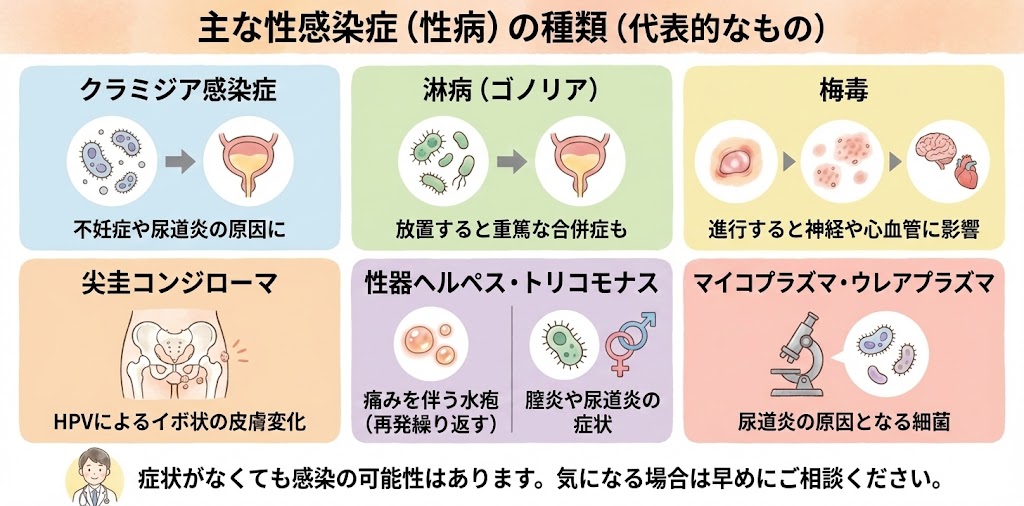
クラミジア感染症
クラミジア感染症の症状とは?
クラミジア感染症は、症状が軽微であったり、無症状であることが多いため、「沈黙の性感染症」とも呼ばれます。しかし、症状が現れる場合は以下のようなものがあります。
【女性のクラミジア感染症の症状】
無症状
感染していても、症状が現れないことが多いです。
異常な膣分泌物
黄色や緑色の膣分泌物が増えることがあります。
膣のかゆみや刺激感
膣周辺にかゆみや刺激感が生じることがあります。
排尿時の痛み
排尿時に痛みや刺激感を感じることがあります。
性交痛
性行為時に痛みを感じることがあります。
下腹部痛
骨盤内炎症を引き起こすことがあり、下腹部に痛みが生じることがあります。
【男性のクラミジア感染症の症状】
無症状
感染していても、症状が現れないことが多いです。
排尿時の痛み
排尿時に痛みや刺激感を感じることがあります。
尿道からの分泌物
尿道から白っぽい、黄色や緑色の分泌物が出ることがあります。
睾丸の痛みや腫れ
睾丸炎を引き起こすことがあり、睾丸に痛みや腫れが生じることがあります。
また、クラミジアは咽頭や肛門にも感染することがあります。咽頭感染の場合、喉の痛みや腫れ、咳などの症状が現れることがあります。肛門感染の場合、肛門周囲のかゆみや痛み、出血や分泌物などの症状が現れることがあります。
クラミジアの合併症について
クラミジア感染症は放置すると、重篤な合併症を引き起こすことがあります。女性の場合、子宮頸炎、卵管炎、不妊症、外妊娠などのリスクがあります。男性の場合、クラミジア感染症が放置されると、以下のような合併症が起こる可能性があります。
前立腺炎
クラミジアが前立腺に感染すると、炎症が起こります。これにより、排尿困難や排尿時の痛み、下腹部や会陰部の痛みなどの症状が現れることがあります。
精巣上体炎
クラミジアが精巣上体(精巣の付属器官)に感染すると、炎症が起こります。これにより、睾丸の痛みや腫れ、発熱などの症状が現れることがあります。放置すると、不妊症の原因となることがあります。
睾丸炎
クラミジア感染症が進行し、睾丸に炎症が起こることがあります。睾丸の腫れや痛み、発熱などの症状が現れます。重症化すると、不妊症のリスクが高まります。
無精子症や精子の運動能力低下
クラミジア感染症が原因で精子の生成や運動能力が低下し、不妊症の原因となることがあります。
敗血症
稀なケースですが、クラミジア感染症が全身に広がり、敗血症を引き起こすことがあります。これは、非常に危険な状態で、緊急治療が必要です。
これらの合併症を避けるためにも、性感染症のリスクがある場合は定期的に検査を受け、感染が確認された場合は速やかに適切な治療を受けることが重要です。
クラミジアの検査方法は?
クラミジアの検査方法は主に以下の3つです。
尿検査(尿道炎の場合)
尿道炎を起こしている場合、クラミジアの検査には尿検査が用いられます。尿の中に含まれるクラミジア菌の遺伝物質を検出するための検査法です。採尿は、排尿後にしばらく経ってから行われることが望ましいです。
咽頭や肛門の拭い検査(咽頭炎、肛門炎の場合)
咽頭や肛門に感染が疑われる場合、該当部位から拭い液を採取し、クラミジア菌の遺伝物質を検出する検査が行われます。
子宮頸管分泌物の検査(女性の場合)
女性の場合、子宮頸管から分泌物を採取し、クラミジア菌の遺伝物質を検出する検査が行われます。子宮頸管分泌物は、診察台に仰向けになった状態で、医師が子宮頸管から特殊な綿棒を用いて採取します。
これらの検査方法は、主にPCR(ポリメラーゼ連鎖反応)技術を用いてクラミジア菌の遺伝物質を検出します。PCR検査は感度が高く、迅速な結果が得られるため、クラミジア検査の主要な方法として広く用いられています。
クラミジアの治療方法とは?
アジスロマイシン
一回の服用で効果があることが多く、単回投与(例:1g)で処方されることが一般的です。
ドキシサイクリン
通常、1日2回(例:1回100mg)を7日間服用することが推奨されています。
オフロキサシンやレボフロキサシン
オフロキサシンやレボフロキサシンを7日間服用することが一般的です。
これらの抗生物質は、医師の処方に従って服用することが重要です。また、感染しているパートナーも同時に治療を受けることが望ましいです。これにより、再感染を防ぐことができます。
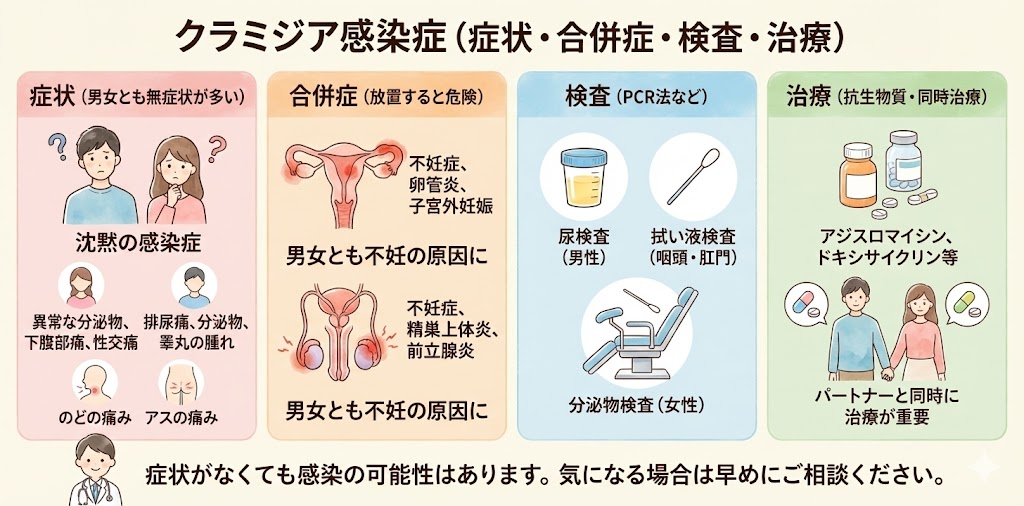
淋病
淋病の症状とは?
淋病は、クラミジアと同様に性感染症の一つで、ニューゴナリア属の細菌(Neisseria gonorrhoeae)によって引き起こされます。淋病の症状は、クラミジアと一部共通していますが、以下のような特徴があります。
【女性の淋病の症状】
無症状
感染していても、症状が現れないことがあります。
異常な膣分泌物
黄色や緑色の膣分泌物が増えることがあります。
排尿時の痛み
排尿時に痛みや刺激感を感じることがあります。
性交痛
性行為時に痛みを感じることがあります。
下腹部痛
骨盤内炎症を引き起こすことがあり、下腹部に痛みが生じることがあります。
出血
不規則な月経や性交後の出血がある場合があります。
【男性の淋病の症状】
排尿時の痛み
排尿時に痛みや刺激感を感じることがあります。
尿道からの分泌物
尿道から白っぽい、黄色や緑色の分泌物が出ることがあります。
睾丸の痛みや腫れ
睾丸炎を引き起こすことがあり、睾丸に痛みや腫れが生じることがあります。
淋病もクラミジア同様に、咽頭や肛門にも感染することがあります。咽頭感染の場合、喉の痛みや腫れ、咳などの症状が現れることがあります。肛門感染の場合、肛門周囲のかゆみや痛み、出血や分泌物などの症状が現れることがあります。
淋病の合併症は?
クラミジアと淋病は、症状が似ているため、正確な診断のために検査が必要です。どちらの感染症も放置すると、重篤な合併症を引き起こす可能性があるため、性感染症のリスクがある場合は定期的に検査を受け、感染が確認された場合は速やかに適切な治療を受けることが重要です。
淋病もクラミジア同様、放置すると以下のような合併症が起こる可能性があります。
【女性の淋病の合併症】
子宮頸炎
子宮頸部の炎症が起こることがあります。
卵管炎
卵管の炎症が起こり、嚢胞性病変を引き起こすことがあります。
不妊症
卵管の炎症が重篤化すると、卵管が閉塞し、不妊症の原因となることがあります。
外妊娠
卵管の炎症が卵管内の運動を妨げることで、外妊娠のリスクが高まります。
骨盤炎症性疾患(PID)
子宮、卵管、および周囲の組織に炎症が広がることがあります。
【男性の淋病の合併症】
前立腺炎
淋病菌が前立腺に感染し、炎症を引き起こすことがあります。
精巣上体炎
精巣上体(精巣の付属器官)に炎症が起こることがあります。
睾丸炎
淋病菌が睾丸に感染し、炎症を引き起こすことがあります。
無精子症や精子の運動能力低下
淋病菌が精子の生成や運動能力に影響を与え、不妊症の原因となることがあります。
これらの合併症を避けるためにも、性感染症のリスクがある場合は定期的に検査を受け、感染が確認された場合は速やかに適切な治療を受けることが重要です。また、感染しているパートナーも同時に治療を受けることが望ましいです。これにより、再感染を防ぐことができます。
淋病の検査方法は?
尿検査によるPCR検査で淋菌感染を確認することができます。ただし、検査結果が出るまでに数日かかることがあります。そのため、淋菌感染が疑われる場合は、検査結果が出る前に治療を開始することが一般的です。
淋病の治療方法は?
抗生物質のセフトリアキソンは、淋菌感染の治療に効果的です。点滴または筋肉注射で1回投与されます。ただし、筋肉注射よりも点滴のほうが効果が高いとされているため、当院では点滴を推奨しています。
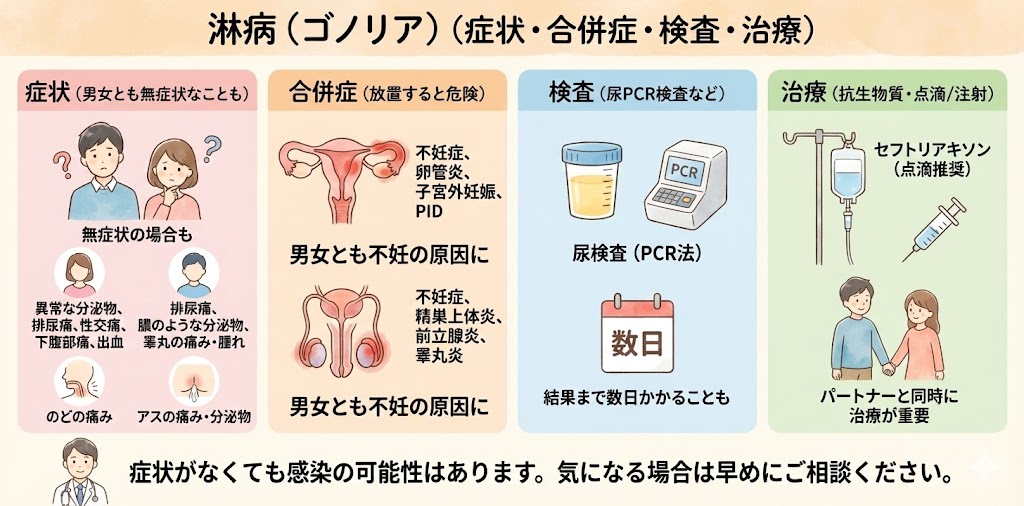
梅毒
梅毒の症状とは?
梅毒は、トレポネーマ・パリジダム(Treponema pallidum)という細菌によって引き起こされる性感染症です。梅毒は進行に応じて4つのステージに分類され、それぞれ異なる症状が現れます。
一次梅毒
- 硬性下疳と呼ばれる無痛性潰瘍が、感染部位に現れます(性器、口、肛門など)。
- リンパ節の腫れが起こることがあります。
- 症状は通常、感染後3週間から3ヶ月の間に現れます。
- 硬性下疳は自然治癒することがありますが、未治療のまま放置すると、病気は次のステージへ進行します。
二次梅毒
- 全身性の発疹が現れることがあります。発疹は、手のひらや足の裏にも現れることが特徴的です。
- 発熱、倦怠感、筋肉痛、頭痛などの全身症状があることがあります。
- 脱毛(特に頭髪)や口内炎が起こることがあります。
- 二次梅毒の症状は数週間から数ヶ月で消失することがありますが、未治療のまま放置すると病気は次のステージへ進行します。
潜伏梅毒
- 二次梅毒の症状が消失した後、数年間は症状が表れないことがあります。この期間は潜伏梅毒と呼ばれます。
- 感染者は症状がないため、自分が梅毒に感染していることに気づかないことがあります。
三次梅毒
- 約30%の未治療患者が三次梅毒に進行します。感染後10~30年後に症状が現れることがあります。
- 皮膚、骨、関節、血管、心臓、神経系など、全身にわたって深刻な症状が現れることがあります。
- 三次梅毒は、視力低下、失明、心臓病、精神障害、運動障害、認知機能の低下、麻痺など、様々な深刻な症状を引き起こすことがあります。これらの症状は、患者の生活の質を大きく低下させることがあります。
先天性梅毒
- 梅毒に感染した妊婦が治療を受けない場合、胎児に感染することがあります。これを先天性梅毒と呼びます。
- 先天性梅毒は、流産、死産、新生児死亡、低体重児出生、骨や歯の奇形、肝臓の機能障害、視力低下、聴力障害、神経系の障害など、重篤な合併症を引き起こすことがあります。
梅毒は、進行状況によってさまざまな症状が現れます。早期発見・早期治療が重要であり、適切な治療を受けることで感染を完治させることができます。性感染症に対する定期的な検査を受けることが、梅毒の発見と予防に役立ちます。
梅毒の検査方法は?
血液検査を行い、血液中の梅毒の抗体量を確認します。検査項目としては、RPR抗体とTPHA抗体の測定があります。RPR抗体は、梅毒の現時点での活動状況を示しています。一方、TPHA抗体は、一度梅毒に感染すると生涯体内に残る抗体です。
梅毒の治療方法は?
梅毒の診療ガイドラインに従って、抗生物質を投与します。4週間投与した後、血液検査を行い、RPR抗体量が減少しているか確認します。抗体量が最初の測定値の半分以下になるまで治療を続けます。抗体量が半分以下になったら、治癒していると判断し、その後は再発がないか定期的に血液検査で確認します。梅毒診療ガイドラインでは、半年後までのフォローが推奨されています。
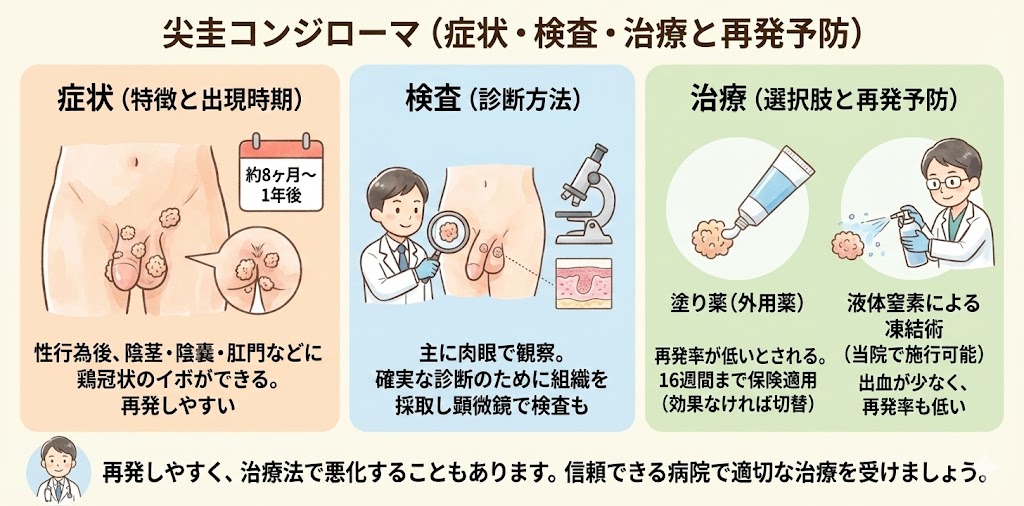
尖圭コンジローマ
尖圭コンジローマの症状とは?
性行為後、約8ヶ月から1年経過すると、陰茎に鶏冠のようなできものが現れることがあります。これらのできものは、陰茎だけでなく、陰嚢、肛門、陰毛部などにも現れることがあり、一つまたは複数できることがあります。
最近では、患者数が増加しており、新規の患者が1~2人ほど来院することがあります。この病気の厄介な点は、再発しやすいことです。治療方法によっては、受診時より症状が悪化することもあります。そのため、信頼できる病院で適切な治療を受けることをおすすめします。
尖圭コンジローマの検査とは?
尖圭コンジローマは、肉眼で観察することによって診断が可能ですが、更に確実な診断のために組織を採取し、顕微鏡で検査を行います。
尖圭コンジローマの治療とは?
尖圭コンジローマは、肉眼で観察することによって診断が可能ですが、更に確実な診断のために組織を採取し、顕微鏡で検査を行います。
薬を塗る
尖圭コンジローマに対応する塗り薬を使用します。この外用薬を塗ることで、再発率が最も低くなるとされています。ただし、塗り薬が効かない方もいるため、3~4週間経過しても症状が改善されない場合は、外科的処置に切り替えます。基本的には、16週間までの治療が保険適用となります。
液体窒素による凍結術
出血が少なく、再発率も低い優れた治療方法です。残念ながら、多くの泌尿器科ではこの治療法を提供していないことがありますが、当院では施行が可能です。
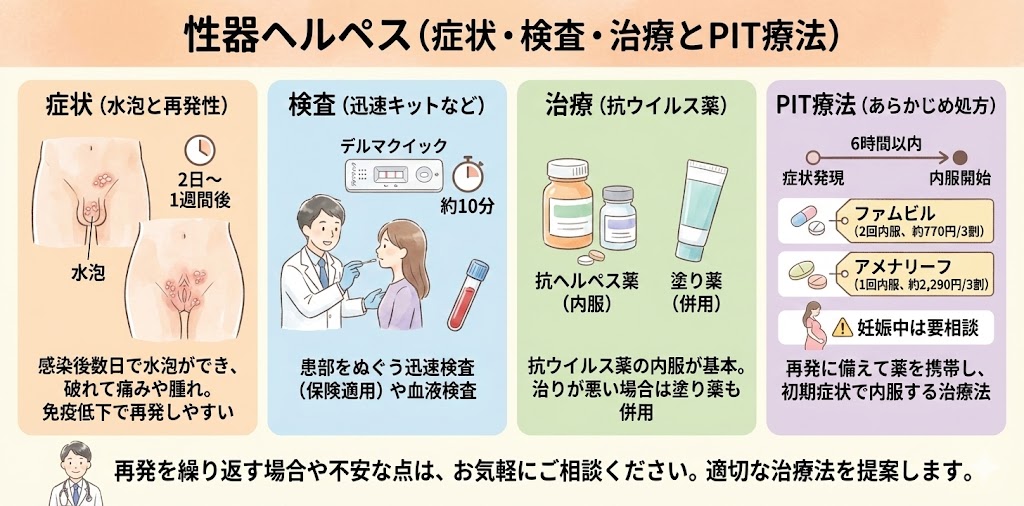
性器ヘルペス
性器ヘルペスの症状とは?
性行為後2日から1週間ほどで、ヘルペスウイルス感染が発症します。男性の場合、陰茎に、女性の場合は外陰部などに水泡状のプツプツができます。この水泡が破れると、腫れや痛みが生じます。ヘルペスウイルスは、一度感染すると、ウイルスが体内に潜伏し、免疫力が低下しているときなどに再発します。
性器ヘルペスの検査とは?
ヘルペスウイルスの感染を調べる方法には、血液検査がありますが、症状が出ていても抗体が陰性の場合もあります。最近では、デルマクイックという迅速検査キットが開発され、保険の適応がされるようになっています。このキットは、ヘルペス潰瘍の部位をぬぐい検査して、約10分程度で診断することができます。
性器ヘルペスの治療方法は?
抗ウィルスヘルペス薬を投与します。治りが悪い場合には塗り薬の併用もします。
ヘルペス(口唇や性器)のPIT療法とは?
性器や口唇ヘルペスは、単純ヘルペスウイルス(HSV)に感染することにより発症します。一度感染すると、治ってもウイルスの一部が神経節に潜んで、体調を崩した際に再発することがあります。
再発しても、初めての感染ほどの痛みはありませんが、ピリピリとした刺激や痛み、時にえぐれたような潰瘍を形成することがあります。再発を遅らせるために、ヘルペスの薬を内服することができます。再発が年に6回以上繰り返す場合には、再発抑制療法が行われ、バルトレックス®(バラシクロビル)を1日1錠、1年を目安に内服します。
再発した時に備えて、あらかじめヘルペスのお薬を処方することができるPIT療法があります。これは、患者さんが自分で判断して内服する方法で、ファムビル錠があらかじめ処方されます。再発の症状が出てから6時間以内に内服を開始し、初回に4錠、12時間後に再度4錠服用します。アメナリーフ錠は、初回の6錠のみ服用します。妊娠している可能性のある患者さんは、内服する前に産婦人科を受診して内服の可否を検討してください。
ファムビルとアメナリーフには、薬価に差があります。PITで処方する場合、患者さんの3割負担で、ファムビルは約770円、アメナリーフは約2,290円です。薬価が高いけれど1回で済むものと、2回飲まなければならないものと選択してください。
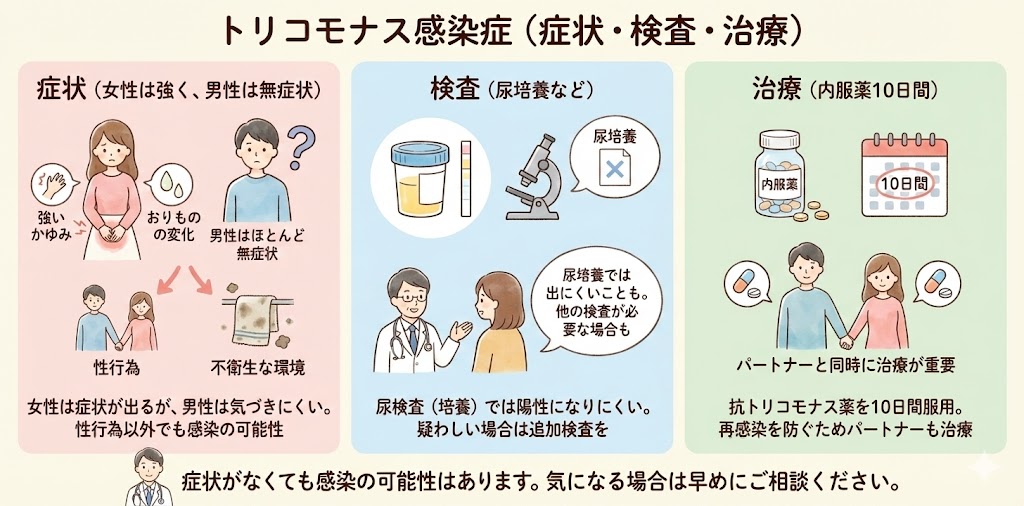
トリコモナス感染症
トリコモナス感染症の症状とは?
女性は、トリコモナス感染によって、強いかゆみやおりものの色や変化などの症状が現れることがあります。しかし、男性は感染しても、無症状の場合がほとんどです。そのため、女性パートナーから告げられて検査に来る男性が多い傾向にあります。性行為だけでなく、不衛生な環境下での生活でも感染する場合があります。
トリコモナス感染症の検査とは?
尿検査の尿培養検査では、尿中の菌の有無を確認することができます。トリコモナスについては、尿培養検査ではあまり陽性になることはありません。トリコモナスは、主に性行為によって感染が広がり、女性には症状が現れやすいです。男性は、感染しても症状が出ない場合が多く、感染源となってしまうことがあります。トリコモナス感染が疑われる場合は、尿検査以外にも検査が必要となることがあります。
トリコモナス感染症の治療法とは?
内服薬を10日間服用します。
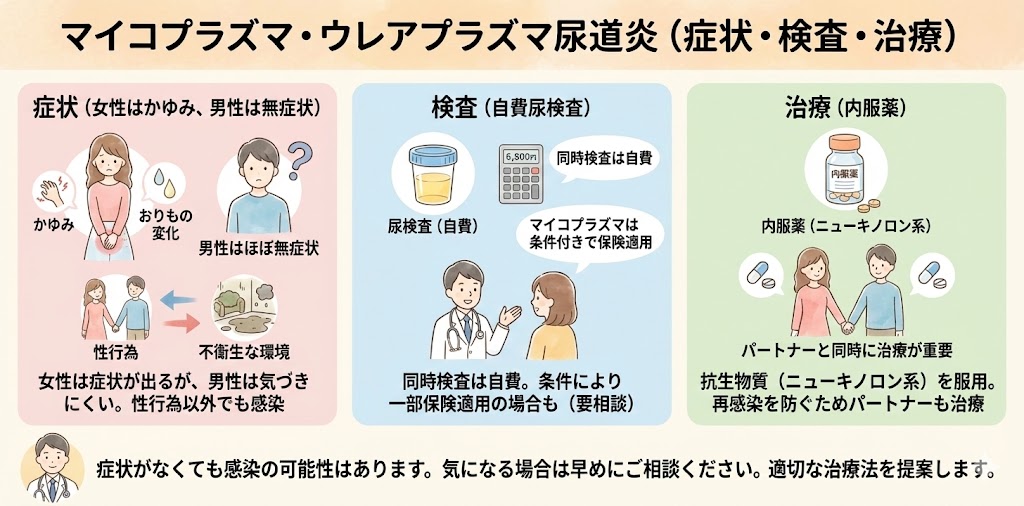
マイコプラズマ、ウレアプラズマ尿道炎
マイコプラズマ、ウレアプラズマ尿道炎の症状とは?
女性は、マイコプラズマやウレアプラズマ尿道炎に感染すると、強いかゆみやおりものの色や変化などの症状が現れることがあります。一方で、男性は感染しても、無症状の場合がほとんどです。そのため、女性パートナーから告げられて検査に来る男性が多い傾向にあります。性行為だけでなく、不衛生な環境下での生活でも感染する場合があります。
マイコプラズマ、ウレアプラズマ尿道炎の検査とは?
当院では、マイコプラズマとウレアプラズマの同時検査は保険適用ではないため、マイコプラズマSTD検査として自費診療で尿検査を行っています。検査費用は6,800円となります。2022年6月からは、マイコプラズマ・ジェニタリウムの治療が保険適用となりましたが、クラミジア検査をして症状が続く場合のみ適応されます。一方、ウレアプラズマについては、保険適用ではないため、同時検査希望の場合は自費になります。
マイコプラズマ、ウレアプラズマ尿道炎の治療とは?
内服薬として、通常はニューキノロン系の薬剤を使用します。これは、抗生物質の一種であり、尿道炎などの細菌感染症の治療に有効です。
性病(性感染症)の治療費用は?
初診の場合、保険診療で受けられる検査・治療の一例として、以下の金額が挙げられます。なお、薬代は含まれておらず、3割負担となります。
| クラミジア、淋菌 | 2,000円〜4,500円 |
| 梅毒 | 3,000円〜4,000円 |
| 尖圭コンジローマ | 2,000円〜4,000円 |
| 性器ヘルペス | 2,000円〜4,000円 |
| トリコモナス尿道炎 | 2,000円〜3,000円 |
亀頭包皮炎(陰茎、ペニス、ちんちんが痒い、痛い、赤い)の種類、症状、原因、治療について
ペニスが赤い・痛みがある、 ペニスからカスが出る、 アソコが腫れている、 かゆみが強い、 今まで何もなかったのに急にアソコの部分が腫れてきて びっくりしてしまった方はいらっしゃるかもしれません。 その症状は亀頭包皮炎かもしれません。 亀頭包皮炎について解説させていただきます。
亀頭包皮炎とは?
亀頭包皮炎とは、陰茎の亀頭と包皮の内側に炎症が起こる病気です。通常、この病気は、包皮が陰茎の亀頭に密着することで起こります。 亀頭包皮炎の主な症状は、陰茎先端部分に赤み、腫れ、かゆみ、痛み、かぶれや熱感などがあります。
どんな人が亀頭包皮炎になりやすいですか?
亀頭包皮炎は、包皮内部にある亀頭部分の炎症です。この症状になりやすい人は以下のような特徴を持つ場合があります。
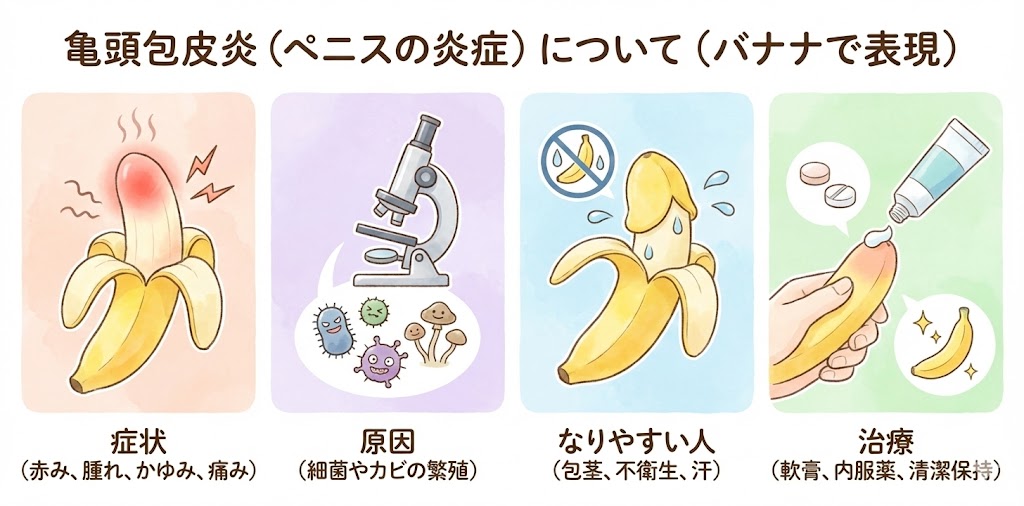
包皮の短い人
包皮が短いと、亀頭が露出しやすく、外部刺激によって炎症を引き起こしやすくなります。
包皮が厚い人
包皮が厚いと、雑菌や汗腺の分泌物が蓄積しやすく、炎症を引き起こしやすくなります。
患部を清潔に保てない人
包皮を清潔に保つことができない場合、雑菌や汗腺の分 泌物が蓄積し、炎症を引き起こしやすくなります。
免疫力が低下している人
免疫力が低下していると、細菌や真菌などの病原体に感染しやすくなり、亀頭包皮炎を引き起こしやすくなります。
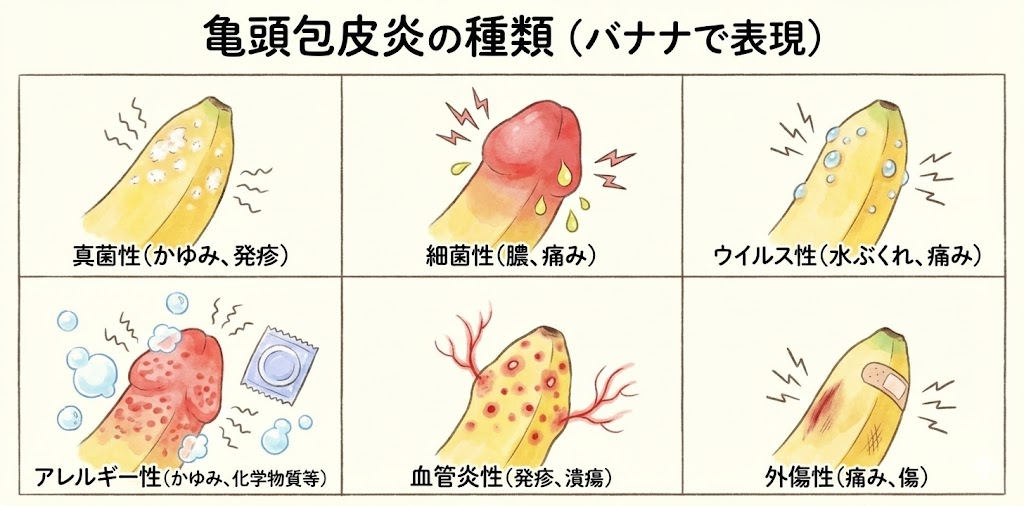
亀頭包皮炎の種類は?
亀頭包皮炎にはいくつかの種類があります。以下に一般的な亀頭包皮炎の種類を示します。
真菌性亀頭包皮炎
真菌感染によって引き起こされる炎症で、かゆみや発疹が特徴的です。
細菌性亀頭包皮炎
細菌感染によって引き起こされる炎症で、膿や痛みが特徴的です。
ウイルス性亀頭包皮炎
ヘルペスウイルスなどのウイルス感染によって引き起こされる炎症で、水ぶくれや痛みが特徴的です。
アレルギー性亀頭包皮炎
化学物質やアレルギー物質によって引き起こされる炎症で、かゆみや発疹が特徴的です。
血管炎性亀頭包皮炎
自己免疫疾患によって引き起こされる炎症で、発疹や潰瘍が特徴的です。
外傷性亀頭包皮炎
亀頭部分が外傷を受けたことによって引き起こされる炎症で、痛みや腫れが特徴的です。
上記が亀頭包皮炎の原因ですが、特に問題となってくるのが細菌性の亀頭包皮炎とカンジダ性の亀頭包皮炎です。細菌性かカンジダ性かによって治療法は全く異なりますので安易に市販薬などを塗布することはお勧めできません。
では原因で非常に多い細菌性とカンジダ(真菌)性について解説させていただきます。
細菌性亀頭包皮炎とは?
細菌性亀頭包皮炎は、包皮内部にある亀頭部分の細菌感染によって引き起こされる炎症です。主にグラム陰性菌やグラム陽性菌が原因となります。以下に細菌性亀頭包皮炎の特徴を示します。
症状
- 亀頭部分の腫れや赤み、膿、痛みなどが現れます。
- 包皮が狭くて、汚れがたまりやすい場合は、包皮内に膿がたまり、包皮が腫れあ がってしまうこともあります。
- 尿道からの排尿時に痛みが生じることがあります。
原因
- プロテウス菌、大腸菌、クラミジア、淋菌などの細菌感染が原因で起こります。
- 細菌の感染がある場合、性的接触を原因とすることもあります。
治療
- 細菌性亀頭包皮炎は、抗生物質の塗り薬、症状が強い場合は内服治療も行います。
- 抗生物質は、細菌の種類や感染の程度によって異なります。
- 症状は1−2週間で改善することが多いです。
- 医師の指示に従って、適切な治療を行うことが重要です。
亀頭包皮炎は治療が遅れると、尿路感染症や陰茎癌などの合併症を引き起こすことがあるため、早期の診断と適切な治療が必要です。
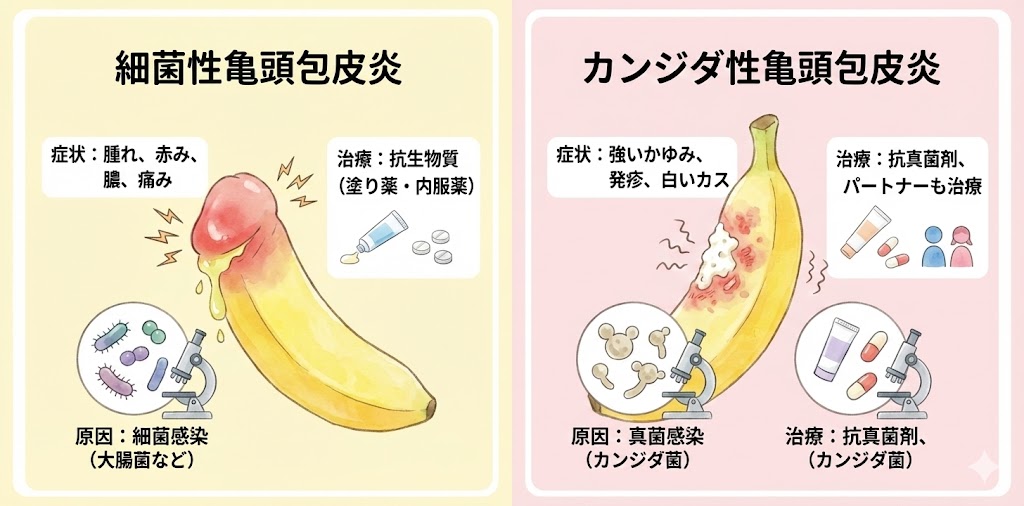
カンジダ性亀頭包皮炎とは?
カンジダ性亀頭包皮炎は、真菌感染によって引き起こされる亀頭包皮炎の一種です。カンジダ菌が原因となることが多く、男性の約20%が感染しているとされています。以下にカンジダ性亀頭包皮炎の特徴を示します。
症状
- 亀頭部分にかゆみ、赤み、腫れ、発疹、ただれ、皮膚の剥がれなどが現れます。
- 尿道からの排尿時に痛みが生じることがあります。
- セックス時の痛み、炎症が悪化する傾向があります。
原因
- カンジダ菌による感染が原因で起こります。
- 抵抗力が低下している人や、糖尿病、免疫不全症候群、抗生物質やステロイド剤の使用などがリスク要因となります。
- セックスを通じて感染することもあります。
治療
- カンジダ性亀頭包皮炎は、抗真菌剤の局所的な塗布や、場合により経口的な投与によって治療されます。
- 抗真菌剤は、症状の重さや持続期間によって異なります。
- 症状は1−2ヶ月長くかかることが多いです。
- また、感染源であるパートナーも同時に治療することが推奨されます。
亀頭包皮炎は治療が遅れると、尿路感染症や陰茎癌などの合併症を引き起こすことがあるため、早期の診断と適切な治療が必要です。
亀頭包皮炎の検査とは?
亀頭包皮炎の検査には、主に以下の方法があります。
問診
医師が、亀頭部分や包皮の状態を目視・触診して炎症の有無や程度を確認します。
血液検査
亀頭包皮炎が細菌感染によるものである場合、白血球数が増加するため、血液検査で白血球数を測定することができます。血液検査は症状が重症の場合は患者様と相談し施行します。
尿検査
尿道から膿などが出ている場合は尿道から採取した尿を検査することで、細菌や真菌の存在を確認することができます。
亀頭部分の検査
亀頭部分から検体を採取して、細菌や真菌の存在を確認することができます。採取方法には、綿棒で少し擦るだけなので痛みはありません。結果は1週間くらいで判明します。
亀頭包皮炎で悩まれている方は多い!
正確な統計データはありませんが、日本でも亀頭包皮炎に悩まれている方は多く、皮膚科や泌尿器科を受診する患者数も多いとされています。 実際に私も勤務医から開業医になり、多くの人が亀頭包皮炎に悩まれていることがわかりました。大きな病院では亀頭包皮炎の症状のある患者様を診る機会が比較的少なく、患者様も気軽なクリニックで診ていただきたいと思われます。
当院では、1日あたり15人以上の亀頭包皮炎の患者様が来院され、1年間で5000例以上の診察を行っています。また、当院では豊富な症例数の経験を持つ医師が診察を行っております。
亀頭包皮炎の診察代いくらかかる?
当院では亀頭包皮炎の治療を全て保険診療で行っております。初診の診察費用は3割負担で、2000円~4000円程度になります。再診察の費用は700円~2000円程度ですが、検査内容や治療内容によって若干前後する場合がございます。また、このお値段には調剤薬局での薬代が含まれますので、ご了承ください。
血精液症
皆さんは精液に血液が混じる経験がありますか?
これは血精液症と呼ばれるものです。今回は血精液症について解説しましょう。
血精液症とは?
血精液症は精液に血が混ざる症状で、病名ではありません。原因となる病気は様々です。一般的には、30代から40代の男性に多いとされていますが、実際には10代から70代まで幅広い年代の患者がいます。
重篤な病気が原因である血精液症はほとんどありませんが、まれに存在することがあります。ごくわずかですが、数パーセントの方が悪性疾患(がん)などを抱えていることがあります。血精液症に気づいた際は、泌尿器科での検査を受けることをお勧めします。
血精液症の原因は?
血精液症の原因は主に3つに分けられます。
- 細菌感染による炎症
- 悪性疾患(がん)
- その他
細菌感染による炎症
細菌感染が起こると炎症が発生し、組織が壊れ出血します。これは白血球が細菌と戦う過程で組織が破壊されるためです。精液に血が混じる場合、以下のような器官で細菌感染による炎症が起こっていることがあります。
精巣上体炎
精巣上体は精子を輸送する場所で、尿道を経由して細菌感染が起こると炎症が発生し、出血します。これにより、精液に血が混ざります。原因菌には大腸菌や性感染症のクラミジアがあります。治療は抗生剤の投与です。
前立腺炎
尿道から細菌が感染し、前立腺炎が起こります。前立腺液も精液の一部ですので、前立腺炎による出血が精液に混ざることがあります。原因菌には大腸菌や性感染症のクラミジアがあります。治療は抗生剤の投与で行われます。
尿道炎
尿道の感染症で、細菌が尿道粘膜を破壊して炎症を引き起こします。これにより、精液に血が混じることがあります。治療は抗生剤の投与で行われます。
悪性疾患(がん)
血精液症が悪性疾患(がん)の兆候であることは稀ですが、前立腺がんや精巣がんなどの場合、出血が精液に混ざることがあります。早期発見が重要なので、血精液症が続く場合は専門医に相談してください。
その他
上記以外にも、尿道損傷や過度な性行為による損傷、精巣捻転など、さまざまな原因で血精液症が起こることがあります。また、特定の原因が見つからないidiopathic 血精液症もあります。
血精液症の診断と治療
血精液症が続く場合、泌尿器科での診察が必要です。医師は問診や身体検査を行い、症状の原因を調べます。さらに、精液検査や尿検査、超音波検査、血液検査などの検査が行われることがあります。
治療は原因によって異なります。細菌感染が原因の場合は抗生剤が処方されます。悪性疾患が原因の場合は、がんの治療(手術や放射線治療、抗がん剤治療)が行われます。原因が特定できない場合や一過性の出血の場合は、経過観察が行われることがあります。
まとめ
血精液症は、精液に血が混じる症状で、多くの場合は無害です。しかし、血精液症が続く場合や原因が特定できない場合は、専門医に相談することが重要です。早期発見や適切な治療が症状の改善や合併症を防ぐために必要です。予防策として、次のことが考えられます。
適切な性行為
性行為の際は適度な力加減やコンドームの使用など、適切な方法で行うことが重要です。過度な力や無理な体位は、尿道や精巣の損傷を招く可能性があります。
定期的な健康診断
前立腺がんや精巣がんなどの早期発見のため、定期的な健康診断を受けることが重要です。特に、年齢や家族歴からがんのリスクが高いと判断される場合は、専門医の指示に従って定期検診を受けましょう。
良好な衛生習慣
感染症を予防するため、良好な衛生習慣を維持することが重要です。排尿後の手洗いや性行為前後の清潔さを保つことで、細菌感染のリスクを低減できます。
適度な運動とストレスの軽減
適度な運動やストレス管理が、免疫力を高めることで感染症を予防し、血行を良くして泌尿器系の疾患を防ぐことができます。
最後に、血精液症は怖い症状に感じられるかもしれませんが、ほとんどの場合は無害で一過性のものです。しかし、症状が続く場合や何度も繰り返す場合は、早めに専門医に相談しましょう。早期発見と適切な治療が、健康な生活を維持するために重要です。
泌尿器科のネット予約
泌尿器科の診察をご希望の方は、以下よりネット予約が可能です。
- お電話でもご予約ができます。こちらの予約専用番号:047-710-7411をクリックいただき、ご予約ください
- オンライン診療をご希望の方も同様に「泌尿器科のご予約はこちら」からネット予約が可能です。
ご利用方法はこちら(オンライン診療)
ご相談の多い泌尿器科の診療メニュー
科目から探す
症状・疾患から探す
- 亀頭包皮炎
- 前立腺がん
- 前立腺炎
- 前立腺肥大症/WAVE治療
- 尿失禁
- 尿管結石症
- 性病
- 膀胱のボトックス治療
- 膀胱炎
- 血精液症
- 過活動膀胱
- 頻尿
- ED治療
- エクソソーム(幹細胞培養上清液)を使ったED (勃起不全)治療
- エムセラ(EMSELLA)
- メンズヘルス外来/男性更年期/LOH症候群


